НЕЙРОПСИХІАТРИЧНІ ПРОЯВИ У ХВОРИХ НА СИСТЕМНИЙ ЧЕРВОНИЙ ВОВЧАК: ПОШИРЕНІСТЬ, КЛІНІЧНІ ТА ЛАБОРАТОРНІ АСОЦІАЦІЇ
Коляденко Д.І., Яременко О.Б., Нагірна М.І.
Резюме. Актуальність. Частота нейропсихіатричних (НП) проявів у хворих на системний червоний вовчак (СЧВ) коливається від 6 до 91%. Їх раннє виявлення є часто утрудненим через часозатратність нейрокогнітивної оцінки, відсутність лабораторних біомаркерів та неспецифічні результати візуалізації. Мета. Вивчити поширеність та клініко-лабораторні асоціації НП проявів у хворих на СЧВ у центральному регіоні України. Матеріали і методи. У дослідженні взяли участь 35 хворих на СЧВ: 32 жінки (91,4%) та 3 чоловіки (8,6%). Пацієнти заповнювали анкету для виявлення НП проявів при СЧВ (НП СЧВ). За її результатами утворено 2 групи хворих: I — позитивний результат — наявність симптомів НП СЧВ (n=14), II — негативний результат — відсутність НП СЧВ (n=21). Проаналізовано демографічні, клінічні, лабораторні дані, склад медикаментозної терапії. Статистичний аналіз проводили у програмному забезпеченні EZR. Результати. Позитивний результат опитувальника отримано у 40,0% пацієнтів, при цьому у 64,3% з них не відмічали раніше діагностованого ураження нервової системи. У групі хворих з НП СЧВ виявлена вища частота артриту (p=0,029), еритеми-«метелика» (p=0,015) та алопеції (p=0,041), ніж у пацієнтів без НП СЧВ. Логістичний регресійний аналіз показав, що поліартрит (p=0,01) і вищий індекс активності захворювання (Systemic Lupus Erythematosus Disease Activity Index — SLEDAI) (p=0,046) асоціювалися з позитивним результатом опитувальника. Рівні комплементу C4 були нижчими у пацієнтів з НП СЧВ порівняно з пацієнтами без НП симптомів (p=0,042). Середня добова доза пероральних глюкокортикоїдів була достовірно вищою у пацієнтів з НП СЧВ, ніж у пацієнтів без них (р=0,029). Висновки. Доцільно проводити анкетний скринінг для виявлення НП симптомів у хворих на СЧВ з метою обґрунтованого розгляду питання про необхідність нейровізуалізаційних досліджень та вчасної корекції лікування.
DOI: 10.32471/rheumatology.2707-6970.91.17688
УДК 616.5-002.52:616.89-008]-06-071(049.5)
ВСТУП
Системний червоний вовчак (СЧВ) — системне захворювання сполучної тканини, яке розвивається переважно у жінок дітородного віку — 15–44 років [1]. СЧВ може уражувати практично всі системи органів, у тому числі нервову систему [2]. У літературі описано близько 20 неврологічних синдромів СЧВ з ураженням як центральної (ЦНС), так і периферичної нервової системи (ПНС) [3].
Останніми роками значну увагу приділяють вивченню нейропсихіатричних (НП) проявів при СЧВ, оскільки саме вони нерідко визначають перебіг і прогноз захворювання. Більшість НП симптомів є хронічними та не супроводжуються змінами при проведенні візуалізаційних досліджень головного мозку [4].
Поширеність НП проявів при СЧВ (НП СЧВ) коливається від 6 до 91%. Потенційно «сприятливими» факторами їх виникнення є супутні хронічні захворювання, запальні процеси, висока активність патології, пошкодження органів, судинні фактори, вплив лікарських засобів тощо [1].
Патогенетичні механізми виникнення НП СЧВ достеменно не відомі, проте на сьогодні виділяють два найімовірніших патогенетичних шляхи: аутоімунний та судинний [1]. Аутоімунний чи запальний механізм виникнення НП СЧВ реалізується шляхом впливу аутоантитіл та медіаторів запалення на структури нервової системи за рахунок порушення гематоенцефалічного бар’єру і формування інтратекальних імунних комплексів.
Судинний або тромботичний механізм із розвитком церебральної мікроангіопатії, оклюзії судин і крововиливів переважно є наслідком прогресування атеросклерозу та імуноопосередкованого пошкодження судинної стінки. У більшості випадків аутоімунний та судинний механізми співіснують і посилюють один одного [1, 5–7]. Основні патогенетичні фактори НП СЧВ наведено у табл. 1 [1].
Таблиця 1. Фактори, що мають значення у патогенезі НП СЧВ [1]
| Генетичні |
|
| Аутоантитіла |
|
| Цитокіни |
|
| Прогресування атеросклерозу |
|
| СЧВ-специфічні фактори |
|
Примітка. GFAP — гліальний фібрилярний кислий білок; UCH-L1 — убіквітин-карбоксильна кінцева гідролаза L1; RNP — рибонуклеопротеїн; ФНП — фактор некрозу пухлин; IФН — інтерферон; APRIL — ліганд, що індукує проліферацію; IP — інтерферон-гамма-індукований білок; CCL — хемокіновий ліганд.
Частота й характер НП СЧВ суттєво відрізняються у різних пацієнтів [8]. Існує багато класифікаційних систем клінічних форм ураження нервової системи при СЧВ, проте найуживанішою є класифікація, запропонована у 1999 р. Американським коледжем ревматології (American College of Rheumatology — ACR), згідно з якою виділено 19 клінічних синдромів НП СЧВ, з них 12 синдромів з боку ЦНС і 7 синдромів ураження ПНС (табл. 2). Також їх можна класифікувати на фокальні неврологічні та дифузні нейропсихологічні синдроми [9].
Таблиця 2. Номенклатура НП СЧВ (ACR, 1999) [9]
| Ураження ЦНС | Ураження ПНС |
|---|---|
| Асептичний менінгіт | Гостра запальна демієлінізуюча полірадикулонейропатія (синдром Гійєна — Барре) |
| Цереброваскулярне захворювання | Вегетативні порушення |
| Демієлінізуючий синдром | Мононейропатія |
| Головний біль | Міастенія |
| Порушення рухів | Нейропатія черепних нервів |
| Мієлопатія | Плексопатія |
| Судомний розлад | Полінейропатія |
| Гострий стан сплутаності свідомості | |
| Тривожні розлади | |
| Когнітивна дисфункція | |
| Розлади настрою | |
| Психоз |
Клінічна картина НП СЧВ дуже різноманітна і часто залишається поза увагою як лікарів, так і пацієнтів, незважаючи на значний вплив на повсякденне життя. Найпоширенішими НП симптомами є втомлюваність, головний біль, розлади настрою та когнітивні порушення («мозковий туман»). Ці так звані м’які симптоми НП СЧВ, про які повідомляють пацієнти, нерідко чинять вагоміший вплив на якість життя, ніж показники активності захворювання, визначені клініцистами [4].
У рутинній клінічній практиці скринінг на наявність НП симптомів у хворих на СЧВ часто не проводять попри їх значну поширеність і суттєвий вплив на якість життя. НП СЧВ зазвичай діагностують лише за наявності у пацієнта виражених специфічних симптомів ураження нервової системи [7]. Рання діагностика НП СЧВ є складним завданням, що зумовлено низкою причин: часозатратність нейрокогнітивної оцінки, відсутність надійних лабораторних біомаркерів ураження нервової системи та неспецифічні результати візуалізаційних досліджень [10]. Відсутність специфічного біомаркера підтверджує багатофакторність НП СЧВ за участю ішемічних, нейрозапальних та аутоантитільних механізмів. На жаль, навіть прості опитувальники для виявлення НП СЧВ регулярно не використовуються у клінічній практиці, що, імовірно, призводить до непоодиноких пропущених випадків НП СЧВ та, відповідно, неоптимального лікування [11–14].
Існує більше 40 опитувальників для оцінки окремих неврологічних чи психіатричних синдромів: когнітивної дисфункції, тривожних розладів, депресії, цереброваскулярного захворювання, психозу тощо. Проте єдиним доступним на сьогодні комплексним опитувальником для виявлення НП проявів саме у хворих на СЧВ є анкета, розроблена італійськими дослідниками — M. Mosca та співавторами (2011) [15]. Цей простий опитувальник базується на визначенні НП СЧВ (ACR, 1999), має чутливість 92,9% і специфічність 25,4% [15].
МЕТА ДОСЛІДЖЕННЯ
Вивчити поширеність та клініко-лабораторні асоціації НП проявів у хворих на СЧВ у центральному регіоні України.
МАТЕРІАЛИ ТА МЕТОДИ ДОСЛІДЖЕННЯ
У дослідженні взяли участь 35 хворих з діагнозом СЧВ відповідно до критеріїв Європейського альянсу ревматологічних асоціацій (European Alliance of Associations for Rheumatology — EULAR)/ACR (2019) [16], які спостерігалися на кафедрі внутрішньої медицини № 3 Національного медичного університету імені О.О. Богомольця. Усі пацієнти підписали інформовану згоду на участь у дослідженні. Дослідження проводили відповідно до умов Гельсінської декларації за схвалення Комісії з питань біоетичної експертизи при Національному медичному університеті імені О.О. Богомольця (протокол № 127 від 02.12.2019 р.).
Серед включених у дослідження пацієнтів — 32 жінки (91,4%) та 3 чоловіки (8,6%). Середній вік хворих становив 36,6±12,9 року, медіана тривалості захворювання СЧВ — 36 (23–96) міс. Виявлення НП СЧВ проводилося шляхом анкетування. Усі пацієнти заповнили просту анкету оцінки наявності НП симптомів, розроблену M. Mosca та співавторами (табл. 3) [15].
Таблиця 3. Проста анкета для виявлення НП проявів у хворих на СЧВ у рутинній клінічній практиці [15]
| I частина | |
|---|---|
|
1. Чи турбує вас головний біль частіше, ніж 1 раз на місяць? a) Так (0,5 бала) b) Ні (0 балів) 2. Якщо так, коли головний біль вперше почав турбувати? a) Перед появою симптомів СЧВ (–1 бал) b) Перед появою симптомів СЧВ, але згодом погіршився (0 балів) c) Після появи симптомів СЧВ (1 бал) 3. Чи купірується головний біль прийомом глюкокортикоїдів? a) Ніколи (0 балів) c) Часто (2 бали) b) Інколи (1 бал) d) Завжди (3 бали) 4. Чи була у вас протягом останніх 3 міс раптова втрата сили чи чутливості в руці чи нозі? a) Ніколи (0 балів) c) Так, 2 епізоди (4 бали) b) Так, 1 епізод (2 бали) d) Так, більше 2 епізодів (6 балів) 5. Чи було у вас протягом останніх 3 міс раптове порушення мови, яке тривало менше 24 год? a) Ніколи (0 балів) c) Так, 2 епізоди (4 бали) b) Так, 1 епізод (2 бали) d) Так, більше 2 епізодів (6 балів) 6. Чи були у вас протягом останніх 3 міс слабкість або важкість у руках або ногах? a) Ніколи (0 балів) c) Так, часто (2 бали) b) Так, рідко (1 бал) d) Так, завжди (3 бали) |
7. Чи були у вас протягом останніх 3 міс випадки втрати рівноваги чи нестійкості при ходьбі? a) Ніколи (0 балів) c) Так, часто (2 бали) b) Так, рідко (1 бали) d) Так, завжди (3 бали) 8. Чи були у вас протягом останніх 3 міс зміна або втрата чутливості (оніміння, поколювання, повзання мурашок) в будь-якій ділянці тіла? a) Ніколи (0 балів) c) Часто (2 бали) b) Рідко (1 бал) d) Завжди (3 бали) 9. Чи були у вас за останні 3 міс нечіткість зору чи двоїння в очах? a) Ніколи (0 балів) c) Часто (4 бали) b) Рідко (2 бали) d) Завжди (6 балів) 10. Чи виникали у вас епілептичні напади? a) Так (2 бали) b) Ні (0 балів) c) Не знаю (0 балів) 11. Чи виникали у вас протягом останніх 3 міс різкі, мимовільні, неритмічні рухи кінцівок або інших частин тіла? a) Ні (0 балів) c) Часто (2 бали) b) Рідко (1 бал) d) Завжди (3 бали) 12. Чи були у вас за останні 3 міс випадки виникнення раптового головного болю, що супроводжувався чутливістю до світла, ригідністю потиличних м’язів, сплутаністю свідомості та лихоманкою? a) Ніколи (0 балів) c) Більшість часу (1 бал) b) Інколи (0,5 бала) d) Постійно (1,5 бала) |
| II частина | |
|
13. Чи виникали у вас протягом останніх 3 міс труднощі з концентрацією уваги на тривалий період при виконанні повсякденної діяльності? a) Ніколи (0 балів) c) Більшість часу (1 бал) b) Інколи (0,5 бала) d) Постійно (1,5 бала) 14. Чи були у вас труднощі з плануванням та виконанням ваших повсякденних справ або в організації нових видів діяльності? a) Ніколи (0 балів) c) Більшість часу (2 бали) b) Інколи (1 бал) d) Постійно (3 бали) 15. Чи виникали у вас за останні 3 міс труднощі із запам’ятовуванням або пригадуванням особи, маршруту чи назви? a) Ніколи (0 балів) c) Більшість часу (2 бали) b) Інколи (1 бал) d) Постійно (3 бали) 16. Чи було у вас протягом останніх 3 міс порушення сну (безсоння з просинанням о 2:00–4:00)? a) Ніколи (0 балів) c) Більшість часу (1 бал) b) Інколи (0,5 бала) d) Постійно (1,5 бала) 17. Чи відмічалося у вас за останні 3 міс зниження інтересу до звичної діяльності (музика, спорт, хобі, соціальні контакти)? a) Ніколи (0 балів) c) Більшість часу (1 бал) b) Інколи (0,5 бала) d) Постійно (1,5 бала) 18. Чи відчували ви протягом останніх 3 міс депресію? a) Ніколи (0 балів) c) Часто (2 бали) b) Інколи (1 бал) d) Постійно (3 бали) 19. Чи виникали у вас за останні 3 міс думки про самогубство? a) Ніколи (0 балів) c) Часто (2 бали) b) Інколи (1 бал) d) Постійно (3 бали) |
20. Чи відчували ви себе протягом останніх 3 міс більш тривожним або неврівноваженим, ніж зазвичай? a) Ніколи (0 балів) c) Більшість часу (1 бал) b) Інколи (0,5 бала) d) Постійно (1,5 бала) 21. Чи виникав у вас протягом останніх 3 міс безпричинний страх? a) Ніколи (0 балів) c) Більшість часу (1 бал) b) Інколи (0,5 бала) d) Постійно (1,5 бала) 22. Чи були за останні 3 міс у вашому житті епізоди, під час яких родичі стверджували про вашу дивну поведінку? a) Ніколи (0 балів) c) Часто (2 бали) b) Інколи (1 бал) d) Постійно (3 бали) 23. Чи було у вас за останні 3 міс відчуття роздвоєння особистості? a) Ніколи (0 балів) c) Часто (2 бали) b) Інколи (1 бал) d) Постійно (3 бали) 24. Чи часто протягом останніх 3 міс ви немотивовано повторювали одні і ті самі дії? a) Ніколи (0 балів) c) Більшість часу (1 бал) b) Інколи (0,5 бала) d) Постійно (1,5 бала) 25. Чи була у вас протягом останніх 3 міс імпульсивна непередбачувана поведінка? a) Ніколи (0 балів) c) Часто (2 бали) b) Інколи (1 бал) d) Постійно (3 бали) 26. Чи були у вас протягом останніх 3 міс слухові або зорові галюцинації? a) Ніколи (0 балів) c) Часто (2 бали) b) Інколи (1 бал) d) Постійно (3 бали) 27. Чи відчували ви протягом останніх 3 міс, що вас хтось переслідує? a) Ніколи (0 балів) c) Часто (2 бали) b) Інколи (1 бал) d) Постійно (3 бали) |
Примітка. Позитивним вважається такий результат:
а) при загальній сумі балів більше 17;
в) при сумі балів за I частину більше 9;
с) при сумі балів за II частину більше 10.
За результатами анкетування пацієнтів розподілили на 2 групи: I — позитивний результат, що свідчить про наявність НП симптомів (n=14; 40,0%), II — негативний результат, що свідчить про відсутність НП СЧВ (n=21; 60,0%). Проаналізовано демографічні та клінічні дані, величини індексу активності захворювання (Systemic Lupus Erythematosus Disease Activity Index — SLEDAI), швидкості осідання еритроцитів (ШОЕ), С-реактивного білка (СРБ), рівнів комплементу С3 і С4, профіль специфічних аутоантитіл (антитіла до двоспіральної ДНК (АТ-дсДНК), Sm, Ro/SSA, La/SSB, RNP, антифосфоліпідні антитіла (АФЛ-АТ)), а також склад медикаментозної терапії.
Статистичну обробку результатів проводили за допомогою програмного забезпечення EZR (версія 1.61). Для представлення якісних даних розраховувалися абсолютні значення (N), частота (%) та 95% довірчий інтервал (95% ДІ). Кількісні показники представлено у вигляді середніх значень із середньоквадратичним відхиленням (M±SD) при нормальному розподілі значень або у вигляді медіани та І і ІІІ квартилів (Me (QI–QIII)) при розподілі значень, що відрізняються від нормального. Для статистичного аналізу використовували t-критерій, U-критерій Манна — Уїтні, критерій χ-квадрат, логістичний регресійний аналіз.
РЕЗУЛЬТАТИ ДОСЛІДЖЕННЯ
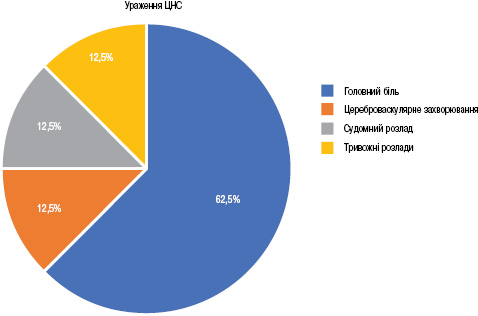
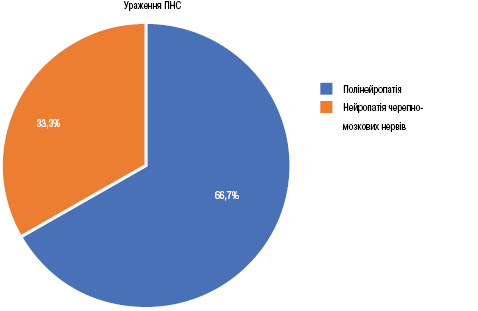
Поширеність раніше діагностованого НП СЧВ згідно з даними медичної документації становила 25,7%, включаючи ураження ЦНС (8 хворих; 22,9%) та ПНС (3 хворих; 8,6%). Найчастішим проявом ураження ЦНС був головний біль (5 хворих; 62,5%), з однаковою частотою (1 хворий; 12,5%) відмічали цереброваскулярне захворювання, судомний та тривожні розлади (рис. 1). Основним симптомом ураження ПНС була полінейропатія (2 хворих; 66,7%), у 1 пацієнта (33,3%) виявлена нейропатія черепно-мозкових нервів (рис. 2).
Водночас позитивний результат опитувальника, який вказує на наявність НП СЧВ, отримано у 14 (40,0%) пацієнтів. Зокрема, позитивний результат І (неврологічної) частини анкети зафіксовано у 7 (20,0%) хворих, ІІ (психіатричної) частини — у 2 (5,7%) хворих, одночасно І і ІІ частин — у 5 (14,3%) хворих. При цьому 64,3% пацієнтів з позитивним результатом опитувальника не мали раніше діагностованого ураження нервової системи. Зокрема, психіатричні прояви СЧВ клінічно були діагностовані лише в 1 пацієнта, тоді як за даними анкетування вони відмічені у 7 осіб.
Асоціації НП СЧВ, виявлених за допомогою опитувальника, з віком, статтю, тривалістю захворювання не виявлено (табл. 4).
Таблиця 4. Клініко-демографічні характеристики хворих на СЧВ з наявністю чи відсутністю НП проявів за результатами анкетування
| Показник | Хворі на СЧВ із НП проявами (n=14) | Хворі на СЧВ без НП проявів (n=21) | p |
|---|---|---|---|
| Чоловіки, % | 7,1 | 9,5 | 0,712 |
| Вік, роки | 38,9±14,6 | 35,0±11,7 | 0,385 |
| Вік на момент дебюту, роки | 34,2±15,3 | 26,6±9,5 | 0,127 |
| Тривалість захворювання, місяці | 36 (24–60) | 36 (23–168) | 0,790 |
У групі хворих з НП СЧВ відмічена вища частота артриту (85,7% проти 42,9%, p=0,029), еритематозного висипу на обличчі у вигляді метелика (71,4% проти 23,8%, p=0,015) та алопеції (64,3% проти 23,8%, p=0,041) порівняно з пацієнтами без НП СЧВ. Не виявлено відмінностей між групами щодо частоти ураження слизових і серозних оболонок, нирок, судин, легень, серця, нервової системи (згідно з даними попередньої медичної документації), гематологічних проявів, конституційних симптомів, лімфаденопатії, синдрому Шегрена, антифосфоліпідного синдрому (табл. 5).
Таблиця 5. Клінічні та лабораторні прояви СЧВ у хворих з наявністю чи відсутністю НП симптомів за результатами анкетування
| Клінічний домен | Хворі на СЧВ із НП проявами (n=14) | Хворі на СЧВ без НП проявів (n=21) | p | ||
|---|---|---|---|---|---|
| N | % (95% ДІ) | N | % (95% ДІ) | ||
| Еритема-«метелик» | 10 | 71,4 (43,3–92,6) | 5 | 23,8 (7,8–45,2) | 0,015* |
| Алопеція | 9 | 64,3 (35,8–88,1) | 5 | 23,8 (7,8–45,2) | 0,041* |
| Ураження слизових оболонок | 7 | 50,0 (22,7–77,3) | 9 | 42,9 (21,8–65,3) | 0,945 |
| Ураження серозних оболонок | 3 | 21,4 (3,7–48,5) | 5 | 23,8 (7,8–45,2) | 0,804 |
| Артрит | 12 | 85,7 (60,8–99,0) | 9 | 42,9 (21,8–65,3) | 0,029* |
| Нефрит | 3 | 21,4 (3,7–48,5) | 10 | 47,6 (25,9–69,8) | 0,224 |
| Ураження ЦНС | 4 | 28,6 (7,4–56,7) | 4 | 19,0 (4,9–39,5) | 0,806 |
| Ураження ПНС | 2 | 14,3 (1,0–39,2) | 1 | 4,8 (0,0–18,7) | 0,712 |
| Лімфаденопатія | 5 | 35,7 (11,9–64,2) | 13 | 61,9 (39,3–82,0) | 0,241 |
| Ураження судин | 10 | 71,4 (43,3–92,6) | 10 | 47,6 (25,9–69,8) | 0,296 |
| Ураження легень | 2 | 14,3 (1,0–39,2) | 0 | 0,0 (0,0–8,7) | 0,310 |
| Ураження серця | 2 | 14,3 (1,0–39,2) | 1 | 4,8 (0,0–18,7) | 0,721 |
| Гематологічні прояви | 8 | 66,7 (35,4–91,4) | 16 | 76,2 (54,8–92,2) | 0,855 |
| Анемія | 5 | 41,7 (14,0–72,6) | 9 | 42,9 (21,8–65,3) | 0,766 |
| Лейкопенія | 5 | 41,7 (14,0–72,6) | 13 | 61,9 (39,3–82,0) | 0,453 |
| Тромбоцитопенія | 2 | 16,7 (1,1–45,3) | 10 | 47,6 (25,9–69,8) | 0,154 |
| Лихоманка | 6 | 42,9 (17,0–71,0) | 7 | 33,3 (14,3–55,8) | 0,835 |
| Зменшення маси тіла | 2 | 15,4 (1,0–42,0) | 5 | 25,0 (8,2–47,2) | 0,820 |
| Синдром Шегрена | 1 | 7,7 (0,0–30,3) | 2 | 10,0 (0,8–27,8) | 0,699 |
| Антифосфоліпідний синдром | 1 | 7,1 (0,0–28,1) | 1 | 5,0 (0,0–19,7) | 0,633 |
Примітка. *Достовірна відмінність (p<0,05) між групами.
Хоча показник індексу активності SLEDAI був дещо вищим у пацієнтів з НП СЧВ (13,4±5,5 проти 10,9±4,9 у хворих без НП СЧВ), проте різниця не досягла статистичної значущості (табл. 6). Подальший аналіз із застосуванням логістичної регресії виявив, що вищі значення індексу SLEDAI (відношення шансів (ВШ)=1,2; 95% ДI 1,1–1,5; p=0,046) і поліартрит (ВШ=6,8; 95% ДI 1,4–33,3; p=0,01) асоціювалися з позитивним результатом анкетування для виявлення НП СЧВ. Середнє значення комплементу C4 було значно нижчим у пацієнтів з НП СЧВ (0,11±0,05 г/л), ніж у пацієнтів без НП СЧВ (0,19±0,07 г/л; p=0,042). Проте групи суттєво не відрізнялися за величинами С3, ШОЕ, СРБ.
Таблиця 6. Рівень запальних маркерів, компонентів комплементу та індекс активності СЧВ залежно від наявності чи відсутності НП проявів за результатами анкетування
| Показник | Хворі на СЧВ із НП проявами (n=14) | Хворі на СЧВ без НП проявів (n=21) | p |
|---|---|---|---|
| Me (QI-QIII) | Me (QI-QIII) | ||
| CРБ, мг/л | 11,1 (1–13,5) | 10,9 (4,4–18,5) | 0,929 |
| ШОЕ, мм/год | 17 (13–33) | 22,5 (15,5–35) | 0,724 |
| С3, г/л | 0,75±0,19 | 0,93±0,29 | 0,211 |
| С4, г/л | 0,11±0,05 | 0,19±0,02 | 0,042* |
| SLEDAI, бали | 13,4±5,5 | 10,9±4,9 | 0,171 |
Примітка. *Достовірна відмінність (p<0,05) між групами.
Не зафіксовано відмінностей між групами щодо частоти виявлення окремих специфічних аутоантитіл в сироватці крові (табл. 7).
Таблиця 7. Частота виявлення аутоантитіл у хворих на СЧВ залежно від наявності чи відсутності НП проявів за результатами анкетування
| Показник | Хворі на СЧВ із НП проявами (n=14) | Хворі на СЧВ без НП проявів (n=21) | p | ||
|---|---|---|---|---|---|
| N | % (95% ДІ) | N | % (95% ДІ) | ||
| АТ-дсДНК | 9 | 69,2 (39,6–92,1) | 18 | 85,7 (66,7–97,5) | 0,473 |
| АТ-Sm | 3 | 30,0 (4,8–65,0) | 2 | 12,5 (0,9–34,5) | 0,567 |
| AТ-Ro/SSA | 4 | 57,1 (14,8–93,8) | 6 | 37,5 (14,6–63,8) | 0,679 |
| AТ-La/SSB | 3 | 42,9 (6,2–85,2) | 1 | 7,7 (0,0–30,3) | 0,227 |
| AТ-RNP | 4 | 66,7 (17,4–99,2) | 6 | 40,0 (15,7–67,3) | 0,543 |
| АФЛ-АТ | 2 | 28,6 (1,0–73,2) | 5 | 50,0 (17,2–82,8) | 0,703 |
Середня доза пероральних глюкокортикоїдів у преднізолоновому еквіваленті була значно вищою у пацієнтів з НП СЧВ (20 (10–20) мг/добу), ніж у пацієнтів без НП СЧВ (5 (0–12) мг/добу; p=0,029). Залежності між використанням гідроксихлорохіну та НП СЧВ не виявлено (53,8% проти 52,4%, р=0,788).
ОБГОВОРЕННЯ
За результатами нашого дослідження позитивний результат анкети, що свідчив про наявність НП СЧВ, відмічено у 40% пацієнтів, що загалом відповідає поширеності ураження нервової системи при СЧВ (20–65%) за даними різних авторів [6, 12–14, 17]. Водночас більше половини хворих з позитивним результатом опитувальника згідно з даними медичної документації не мали раніше діагностованого ураження НС, що вказує на недостатню увагу до виявлення НП симптомів у хворих на СЧВ. Особливо звертає на себе увагу недостатнє виявлення психіатричних проявів у хворих на СЧВ, оскільки із 7 пацієнтів з психіатричними симптомами за даними анкетування лише у 1 їх наявність підтверджена даними медичної документації.
Клініко-демографічні характеристики НП СЧВ у нашій когорті загалом відповідають даним літератури. Інші автори не повідомляли про зв’язок НП СЧВ із віком на момент дебюту захворювання чи статтю хворих [18], що підтверджують і наші результати. У нашій когорті виявлена асоціація НП СЧВ з такими типовими симптомами вовчака, як артрит, еритематозний висип на обличчі у вигляді метелика та алопеція. Ці результати співпадають із результатами китайських дослідників [19]. Виявлена нами асоціація НП СЧВ з вищими значеннями індексу SLEDAI знаходить підтвердження і в інших роботах [14, 19]. Рівень комплементу С4 у наших пацієнтів з НП СЧВ був значно нижчим порівняно з хворими без НП СЧВ, про що повідомляли також інші автори [8, 19].
Дані літератури [20–22] вказують на відсутність залежності між величинами лабораторних запальних маркерів (ШОЕ, СРБ) та НП СЧВ, що підтверджують результати нашого дослідження. Однак S. Lee та співавтори (2008) повідомляли про асоціацію між рівнем високочутливого СРБ та судомним синдромом [23]. Деякі дослідники вважають, що поява НП симптомів у хворих на СЧВ із супутнім підвищенням рівня СРБ може бути індикатором інфекційного ураження ЦНС [24, 25].
Значна кількість досліджень вказує на наявність асоціації між НП СЧВ і АФЛ-АТ, що свідчить на користь гіпотези про провідне значення мікросудинного тромбозу у патогенезі НП СЧВ [17]. Імовірною причиною відсутності такої закономірності у нашій когорті є невеликий розмір вибірки та обмежена кількість даних про антифосфоліпідний статус (АФЛ-АТ визначали лише у 15 з 35 пацієнтів). Хворі з НП СЧВ у нашій когорті отримували вищі дози глюкокортикоїдів, ніж хворі без НП проявів, що співпадає з даними інших дослідників [8].
Наше дослідження має певні обмеження, які необхідно враховувати при інтерпретації результатів. По-перше, дослідження є одноцентровим і має невеликий розмір вибірки. По-друге, для виявлення НП СЧВ ми використовували лише простий скринінговий опитувальник для самостійного заповнення пацієнтом. При отриманні позитивного результату анкети ми не проводили детальну нейрокогнітивну оцінку, а направляли пацієнта до вузькопрофільних спеціалістів (невролог, психотерапевт, психіатр тощо) для уточнення топічного діагнозу. По-третє, результати подальших дообстежень (магнітно-резонансна томографія головного мозку, хребта, електронейроміографія, електроенцефалографія тощо) та їх асоціації з клініко-лабораторними проявами СЧВ не проаналізовані в рамках цього дослідження, дане питання потребує окремого вивчення.
ВИСНОВКИ
У понад однієї третини пацієнтів із СЧВ у досліджуваній когорті виявлені НП прояви, і більше половини з них не мали задокументованого ураження нервової системи. НП СЧВ асоціюються з наявністю інших типових симптомів вовчака, таких як артрит, еритематозний висип на обличчі у вигляді метелика, алопеція та низький рівень комплементу C4. Також встановлено, що пацієнти з НП СЧВ отримували вищі дози глюкокортикоїдів, ніж хворі без НП проявів.
Отже, варто приділяти більше уваги проведенню рутинного скринінгу для виявлення НП симптомів у хворих на СЧВ з метою розгляду питання про необхідність нейровізуалізаційних досліджень і вчасної корекції лікування.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці цієї статті.
СПИСОК ВИКОРИСТАНОЇ ЛІТЕРАТУРИ
- 1. Sarwar S., Mohamed A.S., Rogers S. et al. (2021) Neuropsychiatric Systemic Lupus Erythematosus: A 2021 Update on Diagnosis, Management, and Current Challenges. Cureus, 13(9): e17969. doi:10.7759/cureus.17969.
- 2. Tsokos G.C. (2011) Systemic lupus erythematosus. N. Engl. J. Med., 365(22): 2110–2121. doi:10.1056/NEJMra1100359.
- 3. Kanapathy A., Jaafar N.R., Shaharir S.S. et al. (2019) Prevalence of cognitive impairment using the Montreal Cognitive Assessment questionnaire among patients with systemic lupus erythematosus: a cross-sectional study at two tertiary centres in Malaysia. Lupus, 28: 854–861. doi:10.1177/0961203319852153.
- 4. Lynall M. (2018) Neuropsychiatric symptoms in lupus. Lupus, 27: 18–20. doi:10.1177/0961203318801672.
- 5. Schwartz N., Stock A.D., Putterman C. (2019) Neuropsychiatric lupus: new mechanistic insights and future treatment directions. Nat. Rev. Rheumatol., 15(3): 137–152. doi:10.1038/s41584-018-0156-8.
- 6. Hanly J.G., Legge A., Kamintsky L. et al. (2022) Role of autoantibodies and blood–brain barrier leakage in cognitive impairment in systemic lupus erythematosus. Lupus Science & Medicine, 9: e000668. doi:10.1136/lupus-2022-000668.
- 7. Monahan R.C., Beaart-van de Voorde L.J., Eikenboom J., et al. (2021) Fatigue in patients with systemic lupus erythematosus and neuropsychiatric symptoms is associated with anxiety and depression rather than inflammatory disease activity. Lupus, 30(7): 1124–1132. doi:10.1177/09612033211005014.
- 8. Bankole A.A., Kazmi T.R., Strazanac A.R. (2021) Determination of the Risk Factors Contributing to the Development of Neuropsychiatric Lupus in a Systemic Lupus Erythematosus Cohort. Cureus, 13(12): e20129. doi:10.7759/cureus.20129.
- 9. ACR Ad Hoc Committee on Neuropsychiatric Lupus (1999) The American College of Rheumatology nomenclature and case definitions for neuropsychiatric lupus syndromes. Arthritis Rheum, 42: 599-608.
- 10. Raghunath S., Glikmann-Johnston Y., Morand E. et al. (2021) Evaluation of the Montreal Cognitive Assessment as a screening tool for cognitive dysfunction in SLE. Lupus Science & Medicine, 8: e000580. doi:10.1136/lupus-2021-000580.
- 11. Benros M.E., Waltoft B.L., Nordentoft M. et al. (2013) Autoimmune diseases and severe infections as risk factors for mood disorders: a nationwide study. JAMA Psychiatry, 70: 812–820. doi:10.1001/jamapsychiatry.2013.1111.
- 12. Monahan R.C., Blonk A.M.E., Huizinga T.W.J. et al. (2022) To treat or not to treat with immunosuppressive therapy: psychiatric disorders in patients with systemic lupus erythematosus. Lupus Science & Medicine, 9: e000629. doi:10.1136/lupus-2021-000629.
- 13. Meier A.L., Bodmer N.S., Wirth C. et al.; Swiss SLE Cohort Study (SSCS) (2021) Neuro-psychiatric manifestations in patients with systemic lupus erythematosus: A systematic review and results from the Swiss lupus cohort study. Lupus, 30(10): 1565–1576. doi:10.1177/09612033211025636.
- 14. Barile-Fabris L.A., Fragoso-Loyo H., Wojdyla D. et al.; GLADEL (2021) Factors associated with neuropsychiatric involvement in Latin American patients with systemic lupus erythematosus. Lupus, 30(9): 1481-1491. doi:10.1177/09612033211020364.
- 15. Mosca M., Govoni M., Tomietto P. et al. (2011) The development of a simple questionnaire to screen patients with SLE for the presence of neuropsychiatric symptoms in routine clinical practice. Lupus, 20: 485–492. doi:10.1177/0961203310389097.
- 16. Aringer M. (2019) EULAR/ACR classification criteria for SLE. Semin Arthritis Rheum, 49(3S): S14–S17. doi:10.1016/j.semarthrit.2019.09.009.
- 17. Sanna G., Bertolaccini M.L., Cuadrado M.J. et al. (2003) Neuropsychiatric manifestations in systemic lupus erythematosus: prevalence and association with antiphospholipid antibodies. J. Rheumatol., 30(5): 985–92.
- 18. Abrol E., Coutinho E., Chou M. et al. (2021) Psychosis in systemic lupus erythematosus (SLE): 40-year experience of a specialist centre. Rheumatology (Oxford), 60(12): 5620–5629. doi:10.1093/rheumatology/keab160.
- 19. Zhang S., Li M., Zhang L. et al. (2021) Clinical Features and Outcomes of Neuropsychiatric Systemic Lupus Erythematosus in China. J Immunol Res, 2021: 1349042. doi:10.1155/2021/1349042.
- 20. Cagnoli P.C., Sundgren P.C., Kairys A. et al. (2012) Changes in regional brain morphology in neuropsychiatric systemic lupus erythematosus. J. Rheumatol., 39(5): 959–67. doi:10.3899/jrheum.110833.
- 21. Firooz N., Albert D.A., Wallace D.J. et al. (2011) High-sensitivity C-reactive protein and erythrocyte sedimentation rate in systemic lupus erythematosus. Lupus, 20(6): 588–97. doi:10.1177/0961203310393378.
- 22. Pradhan V., Rajadhyaksha A., Patwardhan M. et al. (2013). High sensitivity C-reactive protein (hsCRP): Association with clinical subsets in systemic lupus erythematosus (SLE) patients from Western India. Indian Journal of Rheumatology, 8: 65–67. doi:10.1016/j.injr.2013.03.007.
- 23. Lee S.S., Singh S., Link K. et al. (2008) High-sensitivity C-reactive protein as an associate of clinical subsets and organ damage in systemic lupus erythematosus. Semin. Arthritis Rheum., 38(1): 41–54. doi:10.1016/j.semarthrit.2007.09.005.
- 24. Fang H., Lan L., Qu Y. et al. (2018) Differences between central nervous system infection and neuropsychiatric systemic lupus erythematosus in patients with systemic lupus erythematosus. J. Int. Med. Res., 46(1): 485–491. doi:10.1177/0300060517722695.
- 25. Chen J., Feng X., Wang H. et al. (2015) Discriminating infectious meningitis versus neuropsychiatric involvement in patients with systemic lupus erythematosus: a single-center experience. Clin. Rheumatol., 34(2): 365–9. doi:10.1007/s10067-014-2726-8.
Адреса для листування:
Яременко Олег Борисович
01601, м. Київ, бульвар Тараса Шевченка, 13
Національний медичний університет імені О.О. Богомольця
Кафедра внутрішньої медицини № 3

Leave a comment