ДЕЗАДАПТИВНЕ РЕАГУВАННЯ НА ХВОРОБУ ТА ЙОГО ВПЛИВ НА ДИНАМІКУ БОЛЬОВОГО СИНДРОМУ У ПАЦІЄНТІВ ІЗ ПСОРІАТИЧНИМ АРТРИТОМ
Ребров Б.А.1, Благинина И.И.2, Реброва О.А. 1
- 1ГУ «Луганский государственный медицинский университет»
- 2Луганский государственный медицинский университет
Резюме. Резюме. Мета дослідження — вивчення якості життя та оцінка впливу психосоматичних порушень на динаміку больового синдрому у пацієнтів із псоріатичним артритом, характеру їх психологічного реагування на хворобу. У 46 хворих на псоріатичний артрит досліджували якість життя за опитувальником HAQ та шкалою SF-36, характер психологічного реагування на захворювання за методикою психологічної діагностики типів ставлення до хвороби, оцінювали вираженість суглобового синдрому. Залежно від типів ставлення до захворювання пацієнти були розподілені на дві групи: до 1-ї групи ввійшли 27 осіб із неадекватним (дезадаптивним) типом ставлення до хвороби, а до 2-ї — 19 з адекватним реагуванням на захворювання. Встановлено, що хворі 1-ї групи з самого початку мали більш низькі показники якості життя, ніж особи зі сприятливим типом ставлення до хвороби, незважаючи на відсутність достовірних відмінностей між ними у показниках активності запального процесу. Вивчення інтенсивності больового синдрому та активності запального процесу в динаміці виявило більш значуще поліпшення у групі пацієнтів без психосоматичних порушень, що підтверджує вплив неадекватного типу психологічного реагування на суб’єктивне сприйняття тяжкості хвороби.
ВВЕДЕНИЕ
Псориатический артрит (ПсА) — хронический прогрессирующий системный воспалительный процесс, ассоциированный с псориазом, который характеризуется преимущественной локализацией его в тканях опорно-двигательного аппарата и приводит к развитию эрозивного артрита, внутрисуставного остеолиза и спондилоартрита (Gladman D.D. et al., 2005; Свінціцький А.С., 2008).
Болевой синдром при ПсА является тем самым фактором, который значительно ухудшает качество жизни (КЖ) пациентов (Лысенко Г.И., Ткаченко В.И., 2007). В его формировании участвуют несколько составляющих — ноцицептивная боль, связанная с активацией неинкапсулированных нервных окончаний провоспалительными медиаторами; невропатическая боль, обусловленная повреждением или изменением состояния соматосенсорной (периферических и/или центральных отделов) системы и психогенная боль, на формирование которой влияют те или иные особенности личности пациента (Katz W.A., 2000; Waheed A. et al., 2006).
Хронический болевой синдром у пациентов с внутренним психологическим конфликтом способствует усугублению психосоциальной дезадаптации, снижению порога болевой чувствительности, способствует развитию множества сопутствующих расстройств — хронической усталости, нарушению сна, ухудшению настроения, что в результате формирует у пациента неправильную стратегию борьбы с болезнью и снижает эффективность лечебно-реабилитационных мероприятий, направленных на лечение основного заболевания (Вассерман Л.И. и соавт., 2005).
Это положение подтверждают данные мировой научной литературы о влиянии отношения человека к болезни (реакция личности на болезнь), его душевного состояния, воли, активной позиции, направленной на борьбу с недугом на общий успех лечения (Мухин Е.И., 1990).
От того, как пациент относится к своему заболеванию, зависит общий успех лечения. Отношение к болезни включает: знание о болезни, понимание ее роли в жизненном функционировании пациента, ощущения и переживание боли, ощущение сложившейся ситуации и ее игнорирование, принятие роли больного и выработка стратегии поведения в связи с болезнью, активная борьба с болезнью (McCracken L. et al., 2004).
Следует учитывать, что понимание типа реагирования пациента на заболевание поможет сделать союз врача и пациента более эффективным, способствующим психологическому благополучию обоих участников лечебного процесса. Поскольку динамика интенсивности боли является одним из показателей ответа на проводимую терапию и критериев ремиссии у пациентов с ПсА, то изучение особенностей психологического реагирования на болезнь должно быть неотъемлемой составляющей диагностического и лечебно-реабилитационного процесса у данной категории пациентов (Амирджанова В.Н., Койлубаева Г.М., 2003).
Цель и задачи данной работы — изучение качества жизни и оценка влияния психосоматических нарушений на динамику болевого синдрома у пациентов с ПсА, характера их психологического реагирования на болезнь.
ОБЪЕКТ И МЕТОДЫ ИССЛЕДОВАНИЯ
В исследование было включено 46 больных с установленным в соответствии с критериями CASPAR 2006 (Taylor W. et al., 2006) диагнозом ПсА (17 мужчин и 29 женщин), в возрасте 30–59 лет (средний возраст — 44,5±1,14 года), средней продолжительностью псориаза — 16,2±1,0 года, давностью ПсА — 9,4±0,55 года. У 76% пациентов заболевание дебютировало с кожного синдрома, у 13% — с суставного, у 11% — с кожно-суставного. У всех пациентов в воспалительный процесс были вовлечены периферические суставы. По распространенности поражений преобладал полиартрит — 34 (74%) случая, а олигоартрит установлен в 12 случаях. I степень активности воспалительного процесса установлена в 15 (32,6%) случаях, II — в 26 (56,5%), III — в 5 (10,9%). I, II, III и IV рентгенологическая стадия заболевания — соответственно в 54,5; 26; 15,2 и 4,3% случая.
Критерии включения в обследование: число болезненных суставов (ЧБС) ≥3; стабильная доза базисных препаратов на протяжении не менее 6 мес или отсутствие базисной терапии в течение 3 мес; в случае приема НПВП — стабильная доза препарата в течение 1 мес до начала исследования.
При обследовании пациентов оценивали ЧБС и припухших суставов (ЧПС), регистрировали оценку больным и врачом состояния здоровья пациента (СЗП) по 100-мм визуальной аналоговой шкале (ВАШ), а также оценку выраженности утренней скованности и болевого синдрома по ВАШ (пациент); определяли скорость оседания эритроцитов (СОЭ) и уровень С-реактивного белка (СРБ) в сыворотке крови.
Оценку качества жизни (КЖ) пациентов проводили по Стенфордскому опроснику оценки состояния здоровья HAQ (Bruce B., Fries J.F., 2005), а так же по Medical Outcomes Study Short Form (SF-36), который включает 36 вопросов, отражающих 8 концепций (шкал) здоровья: физическую работоспособность (Physical Functioning — PF), влияние физического состояния на повседневную деятельность (Role-Physical Functioning — RP), интенсивность боли (Bodily pain — BP), общее состояние здоровья (General Health — GH), жизненную активность (Vitality — VT), социальное функционирование (Social Functioning — SF), ролевое функционирование, обусловленное эмоциональным состоянием (Role-Emotional — RE), психическое здоровье (Mental Health — MH). В целом вопросы опросника формируют два компонента здоровья: физический (Physical health — PH) и психический (MH). После проведения шкалирования результаты выражают в баллах от 0 до 100 по каждой из 8 шкал. Чем выше значение показателя, тем лучше оценка по избранной шкале (Ware J.E., 2000; Новик А.А., Ионова Т.И., 2002).
Характер психологического реагирования на заболевание определялся по методике психологической диагностики типа отношения к болезни (ТОБ), разработанной в лаборатории клинической психологии Санкт-Петербургского психоневрологического института им. В.М. Бехтерева (Вассерман Л.И. и соавт., 2005). Данная методика отражает личностное реагирование на болезнь и позволяет выявлять пациентов с дезадаптивными типами реагирования на заболевание.
Статистический анализ полученных данных выполнен при помощи компьютерного пакета программ Statistica (StatSoft Inc., США, версия 6.0).
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
На момент начала обследования большинство пациентов — 31 человек (67,4%) получали беспрерывную базисную терапию — сульфасалазин в дозе 2 г/сут в 2 приема или метотрексат 12,5–15 мг/нед на протяжении от 9 мес до 6,5 года.
У 27 (58,7%) пациентов выявлен неадекватный ТОБ. Из них 23 случая составили пациенты с интрапсихическим вариантом направленности реагирования на болезнь (второй блок реагирования). При этом доминировал смешанный ТОБ (11 случаев) с преобладанием тревожно-ипохондрического и тревожно-неврастенического типов; в 2 случаях зарегистрирован диффузный ТОБ, среди оставшихся пациентов тревожный — 5 наблюдений, меланхолический и неврастенический — по 2, ипохондрический — 1 случай. В третий блок реагирования вошли 4 пациента с сенситивным типом отношения (интерпсихический вариант), для которых характерно дезадаптивное поведение с гетероагрессивными тенденциями в отношении окружающих, нарушение социального функционирования. Все эти пациенты были включены в 1-ю группу наблюдения, а оставшиеся 19 больных ПсА с адекватным ТОБ (первый блок реагирования) составили 2-ю группу.
При оценке КЖ по опроснику SF-36 установлено (рисунок), что адекватный тип реагирования на заболевание, при котором социальная и психологическая дезадаптация наименее выражены, более благоприятно отражается на исследуемых показателях. А именно, у пациентов 2-й группы все составляющие КЖ выше, по сравнению с больными 1-й группы, у которых диагностирован неадекватный ТОБ. Наиболее низкими в 1-й группе пациентов являлись показатели RP и VT, первый из которых отражает влияние физического состояния на повседневную деятельность, а второй — общую жизненную активность пациентов.
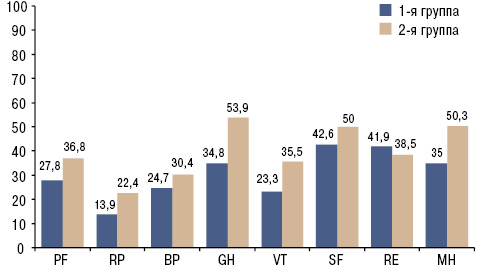
В целом физический компонент РН и психологический компонент здоровья МН у больных 2-й группы достоверно выше (р=0,011; р=0,008 соответственно), чем в 1-й группе (табл. 1). Показатели индекса HAQ в группах достоверных различий не имели (р=0,7).
Сравнительная оценка качества жизни (SF-36, HAQ) в группах больных ПсА
| Группа | РН | МН | HAQ | |||
|---|---|---|---|---|---|---|
| M±m | W, p | M±m | W, p | M±m | W, p | |
| 1-я | 27,8±0,72 | 2,54; 0,011 | 35,5±1.8 | 2,66; 0,008 | 1,02±0,07 | 0,38; 0,7 |
| 2-я | 32,0±1,0 | 39,8±1,0 | 0,94±0,069 | |||
Следует отметить, что средняя длительность псориаза у больных 1-й группы была достоверно выше (W=2,05; р=0,04), чем во 2-й группе (соответственно 17,44±1,29 и 14,4±1,23 года). Относительно продолжительности ПсА также выявлена достоверно бо`льшая (W=2,2; р=0,026) длительность заболевания в 1-й группе (10,08±0,67 года), чем во 2-й (8,3±0,76 года).
Пациенты в группах не различались по ЧБС (W=1,55; p=0,12), ЧПС (W=1,4; p=0,16), оценке состояния здоровья пациентом и врачом (W=1,92; p=0,055; W=0,48; p=0,63 соответственно), однако различались (с более негативными показателями у больных 1-й группы) по выраженности утренней скованности и болевого синдрома по ВАШ, оцениваемых пациентом (соответственно W=2,03; p=0,042; W=2,11; p=0,035). По уровню СОЭ и СРБ группы различий не имели (W=0,4; p=0,69; W=0,94; p=0,35 соответственно).
С целью уменьшения выраженности суставного и кожного синдромов, энтезитов, замедления рентгенологического прогрессирования, улучшения КЖ всем больным обеих групп дополнительно к получаемой на момент начала обследования базисной терапии, был назначен препарат лефлуномид в дозе 20 мг 1 раз в сутки, который пациенты получали на протяжении всего периода наблюдения.
Оценку переносимости терапии проводили через 4 нед, а эффективность — по окончании периода наблюдения (12 нед). Эффективность проводимого лечения оценивали в соответствии с критериями ACR 20, модифицированными для ПсА (Mease P.J. et al., 2004), показателями СРБ, СОЭ, а также изменениями КЖ (опросники SF-36, HAQ).
Непереносимость лефлуномида зарегистрирована в 1 случае (4-я неделя приема) — пациент в дальнейшем был исключен из группы наблюдения (1-я группа). Таким образом, из 46 пациентов, включенных в исследование, завершили исследование 45 лиц: 1-я группа — 26 пациентов, 2-я группа — 19.
По окончании периода наблюдения в группе пациентов с адекватными типами реагирования на болезнь выявлено значительное улучшение практически по всем исследуемым показателям клинико-лабораторной активности (табл. 2). Так, достоверно снизились показатели ЧБС и ЧПС (р=0,0033, р=0,012 соответственно), оценка СЗП врачом и больным (р<0,001, р=0,0021). Пациенты отмечали достоверное (р<0,001) уменьшение интенсивности боли по ВАШ. Следует отметить значительное улучшение функциональной способности больных, о котором свидетельствует достоверное (р=0,0022) уменьшение HAQ, а также снижение активности воспалительного процесса — достоверно значимое уменьшение показателей СОЭ и СРБ (р=0,004, р=0,021 соответственно).
Динамика клинико-лабораторных показателей в группах больных ПсА (M±m)
| Показатель | 1-я группа | 2-я группа | ||
|---|---|---|---|---|
| До лечения | После лечения | До лечения | После лечения | |
| ЧБС | 6,5±0,62 | 5,3±0,41* | 7,1±0,55 | 5,68±0,47* |
| ЧПС | 3,3±0,43 | 2,7±0,3* | 3,8±0,46 | 3,26±0,36* |
| СЗП (врач), мм | 55,3±3,0 | 51,2±2,5* | 56,2±3,35 | 50,05±2,4* |
| СЗП (пациент), мм | 62,8±3,5 | 61,6±3,2 | 55,4±3,32 | 50,5±2,8* |
| Оценка боли, мм | 62,4±2,68 | 60,9±2,33 | 54,3±2,93 | 49,6±2,65* |
| Скованность, мм | 66,0±3,23 | 63,9±2,8 | 53,7±3,08 | 51,6±2,8 |
| HAQ, баллов | 1,02±0,07 | 0,99±0,068 | 0,94±0,069 | 0,85±0,064* |
| СОЭ, мм/ч | 26,3±1,3 | 21,9±1,0* | 27,53±1,56 | 23,1±1,3* |
| СРБ, мг/л | 7,6±0,64 | 6,8±0,47* | 6,4±0,31 | 6,08±0,28* |
*Достоверность изменений показателей в группах (р<0,05) в сравнении с начальными значениями.
В 1-й группе, в которую входили пациенты с дезадаптивными типами реагирования на болезнь, также зарегистрирована позитивная динамика исследуемых показателей. Установлено достоверное уменьшение ЧБС и ЧПС (р=0,0015, р=0,012), улучшение СЗП при оценке показателя врачом (р<0,001), значимое снижение СОЭ и СРБ (р<0,001, р=0,0022). Однако при оценке самими пациентами выраженности боли, СЗП по ВАШ и функциональной способности (HAQ) достоверной позитивной динамики не выявлено (соответственно р=0,073, р=0,068, р=0,067). Это свидетельствует о негативном влиянии пассивности данных пациентов, отсутствии у них активной позиции, направленной на борьбу с заболеванием (следствие их повышенной тревожности и мнительности) на конечную эффективность проводимой терапии.
ВЫВОДЫ
У пациентов с неадекватными типами реагирования на заболевание показатели КЖ достоверно хуже, чем в группе с адекватными типами отношения к болезни. Пациенты с дезадаптивным реагированием на болезнь изначально более негативно оценивают свое состояние, чем лица с благоприятным типом отношения к болезни, несмотря на отсутствие между ними достоверных различий в показателях активности воспалительного процесса.
Исследование динамики интенсивности болевого синдрома и показателей активности воспалительного процесса у больных ПсА демонстрирует более значимое улучшение в группе пациентов без психосоматических нарушений, что подтверждает влияние неадекватного типа психологического реагирования на субъективное восприятие тяжести болезни.
В дальнейшем для достижения более высокой эффективности терапии ПсА у пациентов целесообразно исследование типов психологического реагирования на болезнь и, при выявлении лиц с неадекватными вариантами отношения к болезни, оказание им дополнительной медико-социальной помощи с целью коррекции психосоматического статуса.
список использованной ЛИТЕРАТУРы
- Амирджанова В.Н., Койлубаева Г.М. (2003) Методология оценки качества жизни в практике ревматолога. Науч.-практ. ревматология, 2: 72–76.
- Вассерман Л.И., Иовлев Б.В., Карпова Э.Б. и др. (2005) Психологическая диагностика отношения к болезни: Пособие для врачей. Санкт-Петербург, 32 с.
- Лысенко Г.И., Ткаченко В.И. (2007) Проблема боли в общеврачебной практике. Медкнига, Киев, 196 с.
- Мухин Е.И. (1990) Структурные, функциональные и нейрохимические основы сложных форм поведения. Медицина, Москва, 240 с.
- Новик А.А., Ионова Т.И. (2002) Руководство по исследованию качества жизни в медицине. Санкт-Петербург, 320с.
- Свінціцький А.С. (2008) Псоріатичний артрит: сучасний стан проблеми. Здоров’я України, 11: 85–88.
- Bruce B., Fries J.F. (2005) Health Assessment Questionnaire (HAQ). Clin. Exp. Rheumatol., 23(Suppl. 39): 14–18.
- Gladman D.D., Antoni C., Mease P. (2005) Psoriatic arthritis: epidemiology, clinical features, course, and outcome. Ann. Rheum. Dis., 64: 14–17.
- Katz W.A. (2000) Pain management in rheumatologic disorders. A guide for Clinicians. Drugsmart Publ., 1.
- Mease P.J., Ganguly R., Wanke L. et al. (2004) How much improvement in functional status is considered important by patients with active psoriatic arthritis:applying the outcome measures in rheumatoid arthritis clinical trials [OMERACT] group guidelines. Ann. Rheum. Dis., 63(Suppl. 1): 39.
- McCracken L., Carson J., Eccleston C. et al. (2004) Acceptance and change in the context of chronic pain. Pain, 109(1–2): 4–7.
- Taylor W., Gladman D., Helliwell P. et al. (2006) Classification criteria for psoriatic arthritis: development of new criteria from a large international study. Arthritis Rheum., 54: 2665–2673.
- Waheed A., Раk J. et al. (2006) The burden of anxiety and depression among patients with chronic rheumatologic disorders. Med. Assoc., 56(5): 243.
- Ware J.E. (2000) SF-36 health survey. Manual and interpretacion quide., 305–310.
Адреса для листування:
Ребров Борис Олексійович
91045, Луганськ,
квартал 50-річчя Оборони Луганська, 1,
ДЗ «Луганський державний медичний університет», кафедра внутрішньої медицини факультету післядипломної освіти
Е-mail: fpdo@ukr.net

Leave a comment