Терапия при постменопаузальном остеопорозе: кратчайший путь к цели — двойное воздействие
Остеопороз — проблема, из года в года привлекающая внимание все большего количества специалистов как в мире в целом, так и в Украине в частности. Переломы вследствие остеопороза возникают у каждой второй женщины и каждого пятого мужчины в возрасте старше 50 лет. Лечение остеопороза направлено на снижение риска переломов и сопряженных с ними заболеваемости и повышенной смертности. Методы выявления данного заболевания в общей популяции скорее незаметны, чем эффективны, или экономически невыгодны. На самом деле возникновение патологического перелома уже само по себе является диагностическим критерием. Следует помнить две вещи: у пациента с одним переломом высока вероятность того, что возникнет и второй, и если все же перелом произошел, необходимо предотвратить последующий. Профилактика переломов заключается как в снижении механической нагрузки на кость, например в результате падений, так и в восстановлении механических свойств костной ткани, ухудшающихся при повышенной хрупкости костей и остеопорозе.
В связи с этим вопросы эффективной антиостеопоротической терапии у пациенток данной категории, а именно торможение резорбции и стимуляция формирования костной ткани, эффективное предупреждение переломов и других осложнений, являются одними из наиболее актуальных.

Как достичь вышеперечисленных целей, мы попросили рассказать главного научного сотрудника ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско НАМН Украины», доктора медицинских наук, профессора Олега Петровича Борткевича.
— Пациенты с остеопорозом достаточно часто встречаются в нашей повседневной практике, и, продумывая схему терапии таких больных, врач должен, прежде всего, задаться несколькими важными вопросами. Ответы на них будут главными ориентирами в выборе лечебной тактики.
— Что является главной целью лечения остеопороза как женщин, так и мужчин в возрасте старше 50 лет?
— Следует четко понимать, что одна из важнейших целей антиостеопоротической терапии — предупреждение переломов. Известно, что остеопороз является причиной более чем 2 млн вертебральных и невертебральных переломов в США. Европейские эксперты прогнозируют увеличение количества переломов проксимального отдела бедренной кости с 500 тыс. до 1 млн в течение следующих 50 лет, что означает рост заболеваемости в более чем 2 раза. Учитывая, что остеопоротические переломы снижают не только качество, но и в ряде случаев продолжительность жизни, вопросы, связанные с их профилактикой, являются крайне актуальными во всем мире.
— Каковы критерии оценки эффективности антиостеопоротической терапии?
— Основным критерием, по которому оценивают эффективность данного вида терапии, является достоверное влияние на микроструктуру кости: замедление костной резорбции, увеличение формирования и прочности кости, а также связанное с этим снижение риска переломов. Таким образом, препараты выбора в лечении при остеопорозе должны обладать доказанной высокой антирезорбтивной активностью, способностью стимулировать формирование костной ткани и доказательной базой в отношении клинической эффективности, выражающейся в снижении риска переломов.
Поскольку в ряде клинических исследований изучена эффективность представителей разных групп антиостеопоротических препаратов при различных формах остеопороза, выбор между ними при планировании терапии данного заболевания следует осуществлять, основываясь на результатах сравнительных наблюдений, проводившихся с участием пациенток в постменопаузальный период.
Биопсия костной ткани считается золотым стандартом оценки непосредственного влияния на кость препаратов для лечения при остеопорозе. Биопсия осуществляется в области гребня подвздошной кости, из которой извлекают образец костной ткани в форме цилиндра. Этот метод дает возможность идентифицировать участки неминерализованного (остеоидной ткани) и минерализованного костного матрикса и используется для определения интенсивности формирования костной ткани, а также других параметров. Активность формирования кости определяют с помощью оценки минерализованной поверхности — отношения минерализованной площади к общей поверхности кости.
В крупнейшем международном двойном слепом сравнительном исследовании парных биопсий получены и проанализированы биопсийные образцы, взятые из гребня подвздошной кости с использованием двойной тетрациклиновой метки у 268 женщин с постменопаузальным остеопорозом в начале, а также через 6 и 12 мес лечения стронция ранелатом* или алендронатом. В этом исследовании эффект стронция ранелата был значительно более выраженным, чем таковой алендроната. Через 6 мес терапии площадь минерализации, выраженная как отношение минерализованной площади к общей поверхности кости в процентах (основной показатель испытания), у больных, получавших стронция ранелат, составила 2,94%, алендронат — 0,20% (р<0,001). Таким образом, по данным гистоморфометрического исследования, активность формирования кости у пациенток при применении стронция ранелата была значительно выше, чем у получавших алендронат, с последующим повышением эффекта под влиянием стронция ранелата в течение 12 мес терапии. Стронция ранелат также эффективнее по сравнению с алендронатом увеличивал интенсивность формирования кости и минеральную аппозицию через 6 и 12 мес лечения. Это обусловлено двойным механизмом действия препарата, способствующего восстановлению физиологического баланса костного ремоделирования и формированию новой, более прочной костной ткани. В то же время бисфосфонаты, как было показано, подавляют образование костной ткани.
Выявленное влияние стронция ранелата на формирование кости обусловлено его уникальным механизмом действия. Так, в отличие от бисфосфонатов, блокирующих резорбцию и формирование костной ткани, стронция ранелат обладает двойным эффектом: способствует повышению или поддержанию формирования кости и снижению ее резорбции.
Несмотря на то что оценить влияние препаратов на микроструктуру кости (тем более, в сравнительных исследованиях) с технической точки зрения достаточно сложно, в 2010 г. получены результаты прямого сравнения эффективности стронция ранелата (2 г/сут) и алендроната (70 мг/нед) у женщин в постменопаузальный период с остеопорозом (Rizzoli R. et al., 2010). В этом исследовании изменения микроструктуры дистального участка большеберцовой кости у 88 женщин с постменопаузальным остеопорозом оценивали с помощью современной неинвазивной периферической компьютерной томографии высокого разрешения.
Особое внимание привлекают сравнительные результаты 2-летнего наблюдения (рис. 1).
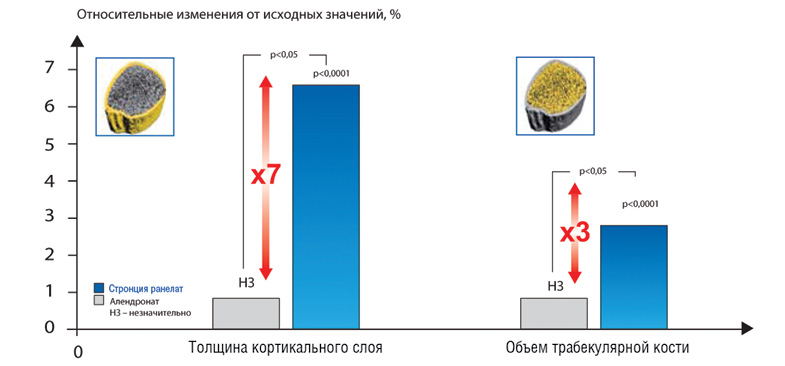
Рис. 1. У женщин с постменопаузальным остеопорозом стронция ранелат оказывает более выраженное по сравнению с алендронатом влияние на микроархитектонику кости
У пациенток, применявших стронция ранелат, достоверно и почти более чем в 7 раз по сравнению с группой алендроната увеличилась толщина кортикальной кости и в 3 раза — объем трабекулярной кости.
Проведенное исследование показало, что стронция ранелат по сравнению с алендронатом оказывает существенно более выраженное положительное влияние на кортикальную и трабекулярную микроструктуру кости у женщин с постменопаузальным остеопорозом.
Результаты данного сравнительного наблюдения подтвердили улучшение микроструктуры кости, которое показано в более ранних работах, где на микрокомпьютерных томограммах биоптатов выявлено положительное влияние стронция ранелата на кортикальную и трабекулярную костную ткань (Arlot M.E. et al., 2008).
Улучшение микроструктуры кости имеет существенное значение для повышения ее качества и приводит к повышению прочности кости.
Эти данные объясняют эффективность стронция ранелата в отношении снижения частоты переломов бедренной кости и других длинных костей, поскольку кортикальный слой является основным компонентом последних. Кроме того, увеличение значения отношения объема кости к объему ткани, или трабекулярной плотности, играет важную роль в повышении прочности трабекулярной кости и, соответственно, в профилактике переломов позвоночника. Терапия в течение 3 лет позволила улучшить микроархитектуру костной ткани, о чем свидетельствует увеличение толщины кортикального слоя на 18% (р=0,008), числа трабекул на 14% (р=0,05), а также уменьшение межтрабекулярных пространств на 16% (р=0,004). Эти благоприятные изменения сопровождались улучшением микроструктуры трабекулярной ткани, с превращением палочковидных трабекул (в группе плацебо) в пластинчатые (в группе стронция ранелата), что делает кость более консолидированной, плотной и прочной (рис. 2) (Arlot M.E. et al., 2008).
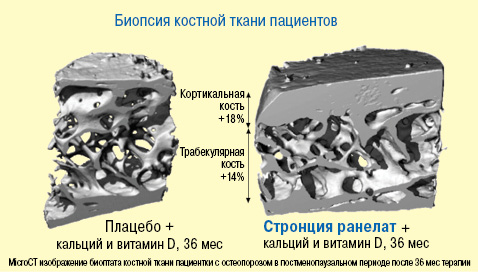
Рис. 2. Улучшение микроархитектуры кости на трабекулярном и кортикальном уровне
Эти изменения существенным образом влияют на эффективность профилактики переломов позвонков и других костей при применении стронция ранелата.
— Как оценить клиническое значение эффектов антиостеопоротической терапии, наблюдавшихся в ходе исследований?
— Результаты сравнительных исследований при участии лиц с остеопорозом часто демонстрируют снижение относительного риска (RRR — relative risk reduction), который рассчитывают как процент различий частоты переломов в двух обследуемых группах больных. Например, 50% снижение относительного риска возникновения переломов обозначает предотвращение 1 из 2 или 25 из 50 переломов. Однако расчет снижения абсолютного риска (ARR — absolute risk reduction), который представляет собой арифметическую разницу между частотой случаев в двух обследуемых группах пациентов, оказывается более информативным показателем для оценки действительного снижения риска развития переломов под влиянием проводимого лечения. Его можно использовать для перевода полученных в клинических исследованиях данных эффективности в показатель для применения в повседневной практике — число больных, которых необходимо пролечить (NNT — number needed to treat), для того чтобы предотвратить возникновение одного перелома за определенный период времени (по сравнению с группой пациентов, не получавших терапии). Кроме того, этот показатель позволяет провести более точное сравнение данных, полученных в ходе различных наблюдений. Его расчет особенно важен при отсутствии исследований со сравнением двух групп. Чем ниже значение NNT, тем эффективнее лечение.
— Какие на сегодняшний день накоплены данные в отношении эффективности стронция ранелата в снижении риска возникновения переломов?
— Сегодня в нашем распоряжении находятся данные недавнего анализа результатов рандомизированных двойных слепых плацебо-контролируемых исследований при участии женщин в постменопаузальный период с одним переломом в анамнезе (Ringe J.D., Doherty J.G., 2010). В анализ были включены исследования с представителями различных групп антиостеопоротических препаратов, таких как:
- ингибиторы остеокластов (антирезорбтивное действие) — бисфосфонаты (ибандронат, алендронат, золедронат, ризедронат) и ралоксифен;
- стимулятор активности остеобластов — терипаратид;
- единственный препарат с двойным механизмом действия — стронция ранелат.
Значение NNT для предотвращения в течение 3 лет одного перелома позвонка составило 9 для стронция ранелата и 21 — для ибандроната. Показатель NNT для предотвращения в течение 3 лет одного перелома бедренной кости составил 48 и 91 для стронция ранелата и трех бисфосфонатов соответственно (рис. 3).
Таким образом, для стронция ранелата получено максимальное значение в снижении абсолютного риска переломов как позвонков, так и бедра, в 2 раза превосходящее соответствующие показатели препаратов сравнения.
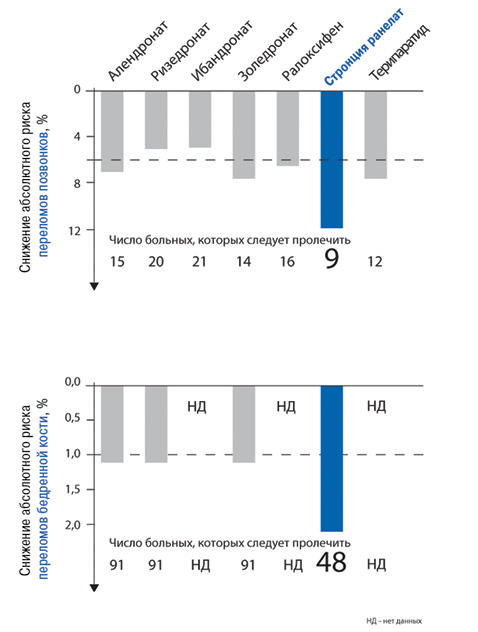
Рис. 3. Влияние лечения различными препаратами на снижение абсолютного риска возникновения переломов и число пациенток, которых следует пролечить для предотвращения в течение 3 лет возникновения одного перелома (в % к плацебо), при постменопаузальном остеопорозе
Эти данные четко показывают, что лечение антиостеопоротическими препаратами в разной степени снижает абсолютный риск возникновения переломов. Эта информация, несомненно, должна учитываться клиницистами при выборе методов терапии.
— На какие данные следует опираться, выбирая препарат для длительной терапии остеопороза?
— Остеопороз — это хроническое заболевание, требующее длительного лечения. И естественно, при выборе терапии необходимо обратиться к данным доказательной медицины. В исследовании «Лечение периферического остеопороза» (TROРOS — TReatment Of Periferal OSteoprosis) впервые показано, что длительная (>5 лет) терапия остеопороза стронция ранелатом снижает риск возникновения периферических переломов (в том числе переломов бедренной кости) (Reginster J.Y. et al., 2005). Это первое исследование, в котором проведен анализ эффективности лечения остеопороза за 5-летний период; ни в одном из проведенных ранее не отмечалось предупреждение переломов бедренной кости за такой длительный промежуток времени. В публикации материалов этого наблюдения отмечено следующее: «В других исследованиях приведены данные о переломах за 4 года, но ни в одном — за период более 5 лет… По данным рандомизированных исследований, прием алендроната и ралоксифена в течение 4 лет не привел к существенному уменьшению количества невертебральных переломов». При оценке эффективности применения алендроната на протяжении 10 лет показано повышение плотности костной ткани, однако при этом не анализировали частоту возникновения переломов.
Оценивая влияние долгосрочного применения различных препаратов на частоту возникновения переломов, необходимо также учитывать последние данные, представленные в отчете рабочей группы Американского общества по исследованию костной ткани и минерального обмена (ASBMR — American Society for Bone and Mineral Research) на ежегодном съезде в Торонто в октябре 2010 г. (Meunier P.J. et al., 2004). В этом отчете указывается, что у больных, получающих длительное время (обычно >3 лет) лечение бисфосфонатами, чаще регистрируют атипичные переломы (Warren C. et al. Abstract 1030). Эксперты отмечают, что в клинической практике атипичные переломы отмечаются относительно редко.
Субвертлюжные и диафизальные переломы в целом составляют от 5 до 10% переломов шейки и тела бедренной кости, из которых на атипичные переломы приходится 17–29%. Это не позволяет собрать данные, которых было бы достаточно для проведения адекватной статистической обработки, что маскирует истинную частоту возникновения переломов. В своем отчете эксперты рекомендовали внесение дополнительной информации на упаковку, чтобы обратить внимание врачей и больных на вероятность появления атипичных переломов бедренной кости при применении бисфосфонатов и на симптомы-предшественники.
В противовес этому особенно важно отметить, что на протяжении 10 лет лечение стронция ранелатом способствует восстановлению и сохранению баланса между процессами резорбции и формирования костей, а также эффективному предупреждению переломов. По данным исследований «Лечение остеопороза позвоночника» (SOTI — Spinal Osteoporosis Therapeutic Intervention) и TROPOS, частота возникновения переломов позвонков и других костей за второй 5-летний период, несмотря на повышение риска развития переломов с возрастом, не отличалась от таковой за первые 5 лет (Reginster J.Y. et al., 2005; Warren C. et al. Abstract 1030). Частота переломов позвонков за два 5-летних периода существенно не различалась (18,5% за первые 5 лет, 20,6% — за последующие), так же как и частота переломов других костей (12,9 и 13,7% соответственно).
Представленные данные подтверждают эффективность, безопасность и важность длительного применения стронция ранелата, а также демонстрируют, что благодаря двойному механизму действия этот препарат обеспечивает надежную и долгосрочную защиту от развития переломов любой локализации.
Это нашло отражение как в европейских, так и в украинских рекомендациях по лечению остеопороза, где стронция ранелат рекомендован как препарат первой линии с наиболее широким диапазоном защиты.
Список использованной литературы —
в редакции.
*В Украине стронция ранелат зарегистрирован под торговым названием Бивалос

Leave a comment