Нова стратегія терапії ревматоїдного артриту (на основі перегляду рекомендацій Європейської антиревматичної ліги по лікуванню синтетичними і біологічними базисними хворобо-модифікуючими антиревматичними препаратами)
Коваленко В.Н., Борткевич О.П. , Белявская Ю.В.
Резюме. Резюме. У статті наведений огляд оновлених рекомендацій Європейської антиревматичної ліги (ЕULAR) з лікування ревматоїдного артриту синтетичними та біологічними базисними хворобо-модифікуючими антиревматичними препаратами (сХАРП та бХАРП). Перегляд рекомендацій у 2013 р., проведений Робочою групою EULAR, включає як загальні питання терапевтичної стратегії, так і більш специфічні аспекти, що стосуються ініціації та тривалості терапії, а також її основних цілей з метою поліпшення віддаленого прогнозу пацієнта. В основі рекомендацій — дані доказової медицини, а також думка експертів, з подальшим формулюванням кожного окремого пункту за результатами дискусії та після досягнення консенсусу.
Основой современной терапевтической стратегии ведения пациентов с ревматоидным артритом (РА) является своевременное применение базисных болезнь-модифицирующих антиревматических препаратов (БАРП). На сегодняшний день накоплено достаточно данных доказательной медицины, свидетельствующих о том, что эти препараты характеризуются способностью замедлять прогрессирование костно-деструктивных изменений при РА, ассоциируются с улучшением функциональных параметров и качества жизни пациента и в целом улучшают отдаленный исход заболевания (Smolen J.S. et al., 2007).До недавнего времени БАРП было принято разделять на два основных класса: синтетические (сБАРП) и биологические (бБАРП). В обновленных рекомендациях Европейской антиревматической лиги (ЕULAR) была имплементирована новая номенклатура БАРП (Smolen J.S. et al., 2013). Так, термин «традиционный сБАРП (тсБАРП)» используется для описания химических препаратов, таких как метотрексат (МТ), сульфасалазин, лефлуномид. Тофацитиниб — инновационный сБАРП, воздействующий на янус-киназы, рекомендовано определить как «целевой сБАРП (цсБАРП)».
К «оригинальным бБАРП (обБАРП)» отнесены пять ингибиторов фактора некроза опухоли (ФНО)-альфа (инфликсимаб, адалимумаб, этанерцепт, цертолизумаб пегол, голимумаб), ингибитор Т-клеточной костимуляции (абатацепт), препарат анти-В-клеточной терапии (ритуксимаб), моноклональное антитело, блокирующее рецептор интерлейкина (ИЛ)-6 (тоцилизумаб), а также ингибитор ИЛ-1 (анакинра). Отдельно выделены «биосимиляры — бсБАРП», например бс-инфликсимаб, недавно одобренный Европейским агентством лекарственных средств.
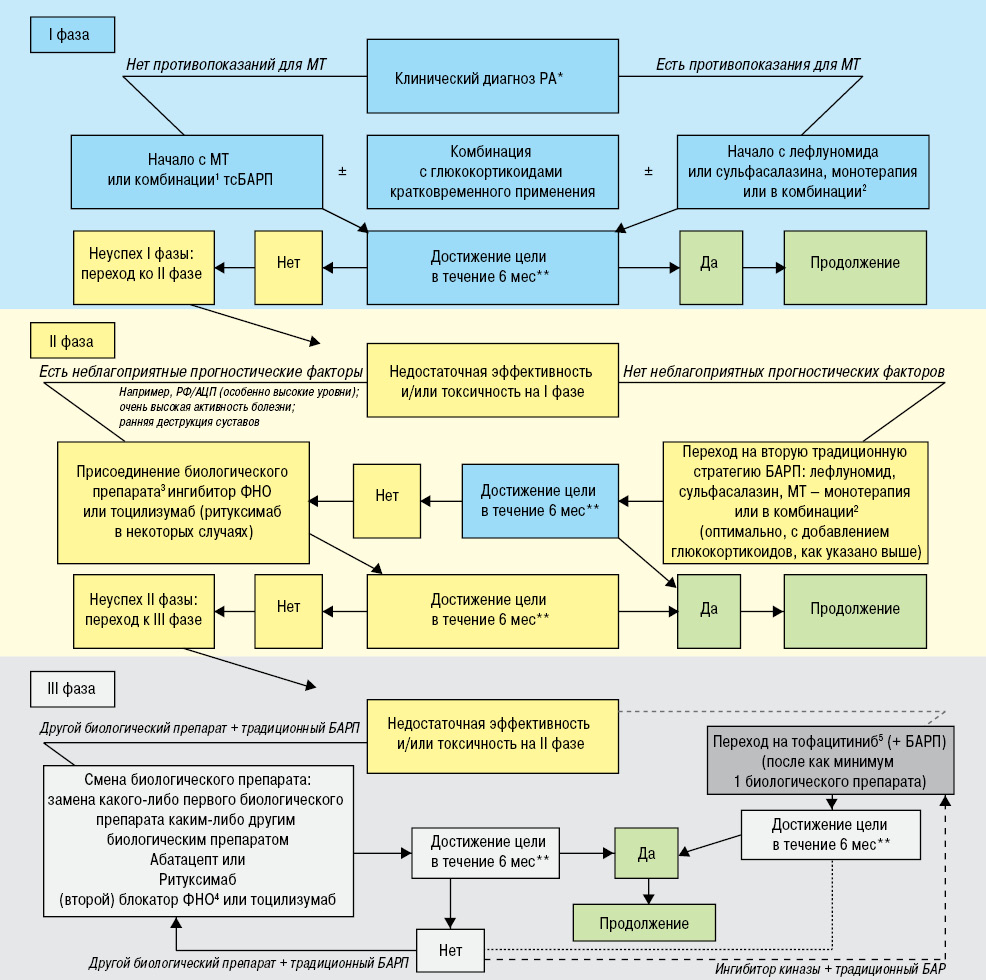
В 2010 г. под эгидой ЕULAR сформулированы первые рекомендации по менеджменту РА данными препаратами (Smolen J. et al., 2010). Основой этих рекомендаций стали 5 систематических обзоров, освещающих данные доказательной медицины, доступные на тот момент времени, при этом все внимание было сфокусировано на показаниях к назначению, дифференциации подходов и основных стратегиях применения тсБАРП и бБАРП, с учетом целей терапии, профиля безопасности, оценки сопутствующих рисков и наличия противопоказаний. Данные рекомендации стали основой множества национальных и региональных руководств. В то же время не вызывал сомнения тот факт, что стремительно развивающееся научное направление по изучению РА обусловит необходимость их пересмотра, с учетом поступающих новых данных клинических и популяционных исследований. И именно накопление за последние 3–4 года большего опыта, а также получение новых данных из клинических исследований по отдельным биологическим агентам, а также внедрение новых соединений мотивировали Рабочую группу обновить существующие рекомендации. Они кратко описаны в сокращенной форме в алгоритме, представленном на рисунке.
*Критерии классификации ACR/EULAR могут подтвердить ранний диагноз. **Цель лечения — клиническая ремиссия в соответствии с определением ACR/EULAR, или, если ремиссия маловероятна, по крайней мере, низкая активность заболевания; цель должна быть достигнута через 6 мес, однако терапию следует скорригировать или изменить, если через 3 мес не наблюдается улучшения. Чаще всего используемая комбинация включает МТ, сульфасалазин и гидроксихлорохин. Комбинации сульфасалазина или лефлуномида, кроме с МТ, не изучены, однако могут включать эти два препарата и противомалярийные средства. Эти случаи определены в тексте. Адалимумаб, цертолизумаб, этанерцепт, голимумаб, инфликсимаб или соответствующие хорошо изученные и одобренные The U.S. Food and Drug Administration (FDA)/Тhe European Medicines Agency (EMA) биосимиляры. При условии их одобрения.
Линии: непрерывная черная линия — рекомендуется; как показано; серая пунктирная линия — рекомендуется для использования при неуспехе биологических препаратов (в идеале — двух биологических препаратов); пунктирная черная линия — рекомендуется после неуспеха двух биологических препаратов, однако эффективность и безопасность после неуспеха абатацепта, ритуксимаба и тоцилизумаба изучена недостаточно; черная точечная линия — вероятно, рекомендуется, однако эффективность и безопасность применения биологических препаратов после неуспеха тофацитиниба неизвестны на момент разработки обновленных рекомендаций 2013 г.
Рисунок. Алгоритм на основе рекомендаций ЕULAR от 2013 г. по лечению РА. АЦП – антитела к циклическому пептиду; РФ – ревматоидный фактор
Как и в рекомендациях 2010 г., по мнению экспертов Рабочей группы, терапию nexium over the counter пациентов с РА следует проводить с учетом 3 основных принципов:
А. Лечение пациентов с РА должно быть нацелено на оказание наилучшей медицинской помощи и должно основываться на обоюдном решении пациента и врача-ревматолога. Рабочая группа утвердила, что принцип, отображающий совместное принятие решения пациентом и врачом-ревматологом (а именно информирование пациента о рисках, связанных непосредственно с заболеванием, преимуществах достижения основных целей терапии, положительных и отрицательных сторонах тех или иных лекарственных средств), чрезвычайно важен и должен возглавлять список рекомендаций.
В. Врачи-ревматологи — специалисты, оказывающие первично медицинскую помощь пациентам с РА. Перемещение данного принципа с первой на вторую позицию никоим образом не предусматривает уменьшение роли врача-ревматолога с точки зрения лечения пациентов с РА. Следует отметить, что именно на врача-ревматолога возложены функциональные обязанности, указанные в пункте A. Термин «первично» охватывает несколько понятий: во-первых, при условии отсутствия квалифицированных ревматологов, он отражает возможность и необходимость в привлечении врачей других специальностей, имеющих знания стратегии лечения пациентов с РА, включая опыт назначения и мониторинг инновационными методами, ознакомленных с их потенциальными осложнениями; во-вторых, с учетом современных тенденций он подразумевает привлечение и увеличение роли среднего медицинского персонала, а именно медицинских сестер, обученных основным принципам терапии пациентов с РА (van Eijk-Hustings Y. et al., 2012),при условии, что в целом общую ответственность несет врач-ревматолог; и в-третьих, термин «первично» также должен напоминать врачу-ревматологу о том, что в ряде случаев может возникнуть необходимость в мультидисциплинарной медицинской помощи, особенно при наличии сопутствующих заболеваний (например сердечно-сосудистых осложнений (Peters M.J. et al., 2010),или осложнений, связанных с терапией, а именно — серьезных инфекций).
1. РА влечет значительные личные, социальные и медицинские затраты, которые необходимо учитывать врачу-ревматологу, занимающемуся лечением пациента с РА. После незначительного изменения формулировки данного утверждения, по сравнению с предыдущим вариантом, суть его не изменилась. С одной стороны, оно освещает часть расходов, затраченных на лечение РА отдельным пациентом/семьей и обществом в целом, с учетом стоимости современных инновационных методов лечения. С другой — рядом исследований неоднократно подтверждалась экономическая эффективность современных видов лечения на отдаленные проявления, исходы РА, например потребность в эндопротезировании суставов (Kärrholm J. et al., 2008; Kobelt G., Jonsson B., 2008).Таким образом, и на врача-ревматолога возлагается частичная ответственность экономических аспектов выбранной терапевтической тактики, а также ее эффективности и безопасности как в кратко-, так и в долгосрочной перспективе. Именно учет фармакоэкономических аспектов может стать определяющим после выхода на рынок биосимиляров биологических агентов.
Основные положения рекомендаций и их трактовка
В 2013 г. Рабочей группой EULAR было сформулировано 14 основных рекомендаций (из рекомендаций за 2010 г. устранено три пункта и добавлено две новые рекомендации). Экспертами Рабочей группы единогласно было принято решение об исключении пункта из рекомендаций 2010 г., подразумевающего потенциальную возможность применения в терапии пациентов с РА «…азатиоприна, циклоспорина A или циклофосфамида», а также удаление формулировки «…стратегии интенсивного медикаментозного лечения следует рассматривать для каждого пациента, хотя больше преимуществ могут получить пациенты с неблагоприятными прогностическими факторами…», поскольку на сегодняшний день терапевтические стратегии четко определены, а некоторые обновленные рекомендации определяют изначально более интенсивный подход к лечению пациентов с РА. Кроме того, из перечня рекомендаций был удален пункт — «…пациенты, ранее не получавшие БАРП, с неблагоприятными прогностическими маркерами, могут быть кандидатами для получения комбинированной терапии МТ и биологического агента», что обусловлено новым методологическим подходом к этим аспектам терапии.
Ниже приведены основные пункты обновленных рекомендаций по РА:
1. Терапию БАРП следует начать незамедлительно после установления диагноза РА. В отличие от рекомендаций 2010 г., термин «синтетический» перед БАРП был опущен для того, чтобы подчеркнуть обобщенность данной рекомендации, сфокусированной, в частности, на важности максимально ранней диагностики РА и его надлежащего лечения сразу же после установления диагноза. Безусловно, использование классификационных критериев АCR (American College of Rheumatology)/EULAR (2010) существенно облегчает выявление и способствует своевременному назначению терапии, однако следует учитывать, что классификационные критерии имеют значение исключительно на групповом уровне и разрабатывались преимущественно для клинических исследований. В то же время диагноз РА должен основываться на индивидуальном суждении врача-ревматолога относительно конкретного состояния у конкретного пациента в определенный момент.
2. Основная цель лечения — достижение ремиссии или низкой активности заболевания у каждого пациента. Основной целью данной рекомендации Рабочая группа поставила имплементацию разработанных АCR и ЕULAR более строгих критериев ремиссии (Felson D.T. et al., 2011), поскольку определение ремиссии по интегральному показателю активности заболевания (DAS28 <2,6) было отмечено как недостаточно точное.Результаты большого количества исследований подтвердили важное значение достижения ремиссии не только в контексте клинических признаков и симптомов РА, но и с позиции достижения максимального функционального улучшения и замедления прогрессирования костно-деструктивных изменений (Smolen J.S. et al., 2009; Balsa A. et al. 2010; Aletaha D., Smolen J.S., 2011). Кроме того, Рабочая группа утвердила как альтернативную цель терапии — достижение низкой активности заболевания, особенно у пациентов, длительно страдающих РА, а таковых в buy flagyl online повседневной клинической практике большинство. Функциональные и структурные исходы у пациентов с низкой активностью заболевания незначительно хуже, чем у пациентов в состоянии стойкой ремиссии, в то же время низкая активность заболевания ассоциируется со значительно более лучшими функциональными и структурными исходами, чем умеренная или высокая активность болезни соответственно (Klarenbeek N.B. et al., 2011; Smolen J.S. et al., 2011).
3. При выраженной активности заболевания следует проводить регулярный мониторинг состояния пациента (каждые 1–3 мес); при отсутствии улучшения максимум через 3 мес после инициации терапии, или если цель не была достигнута через 6 мес, терапию следует корригировать. Согласно данной рекомендации, мониторинг активности заболевания необходимо проводить настолько часто, насколько этого требует активность заболевания (а именно каждые 1–3 мес), при условии достижения основной цели реже — каждые 6–12 мес. Кроме того, данный пункт четко описывает, что основная или альтернативная цели лечения (ремиссия или, по крайней мере, низкая активность заболевания) должны быть достигнуты в течение 6 мес, а не обязательно на протяжении первых 3 мес. Обозначенный 3-месячный период рассматривается исключительно для оценки тенденции в сторону улучшения статуса, а именно как минимум снижения активности заболевания с высокой до, по крайней мере, умеренной (Aletaha D. et al., 2008). При отсутствии улучшений по показателям активности заболевания через 3 мес от момента инициации терапии и при условии, что терапия уже была оптимизирована для достижения максимальной эффективности, текущий режим лечения, очевидно, маловероятно приведет к достижению цели терапии на протяжении последующего года, поэтому его следует пересмотреть (Aletaha D. et al., 2007). Максимальный эффект лечения подразумевает применение оптимальной дозы МТ в течение нескольких недель и поддержание максимальной дозы (25–30 мг еженедельно) в течение минимум 8 нед (Visser K., van der Heijde D., 2009). При достижении улучшения через 3 мес (van Gestel A.M., van Riel P.L.C.M., 1998; Aletaha D. et al., 2012) следует учесть, что максимальная эффективность у многих пациентов при использовании большинства стратегий лечения будет заметна только через 6 мес. Данный факт касается всех типов лечения, включая большинство биологических агентов. Поэтому динамику изменения показателей активности заболевания от инициации терапии и до 6 мес следует учитывать у каждого пациента при принятии окончательных решений относительно дальнейшей терапевтической стратегии.
4. МТ должен быть частью первичной стратегии лечения у пациентов с активным РА. Результаты систематического обзора данных литературы (Gaujoux-Viala C. еt al., 2013) подтвердили, что МТ — это высокоэффективное средство как для монотерапии, так и для применения в комбинации с глюкокортикоидами, с другими тсБАРП и бБАРП и поэтому продолжает оставаться основным средством для лечения больных РА (Pincus T. et al., 2003).При условии применения монотерапии, с/без глюкокортикоидов МТ эффективен у пациентов, ранее не принимавших БАРП, что у 25–50% пациентов с ранним РА приводит к низкой активности заболевания или достижению ответа по критериям АCR70 (Heimans L. et al., 2013; Kavanaugh A. et al., 2013; Tak P.P. et al., 2013).В общем данный принцип сочетает три аспекта: во-первых, подразумевает, что МТ, хотя и эффективен в монотерапии, может применяться в комбинации с другими средствами (глюкокортикоидами, другими тсБАРП); во-вторых, указывая на «активное заболевание» (по индексам клинической активности заболевания (CDAI>10; DAS28>3,2; SDAI>11) (Aletaha D. et al., 2008), подразумевает, что некоторые пациенты с более низкой активностью процесса (определенной как CDAI ≤10, DAS28 <3,2, SDAI ≤11) могут не нуждаться в назначении МТ и могут получать альтернативные тсБАРП; третий аспект касается пациентов, ранее получавших лечение другими тсБАРП, которым МТ должен быть назначен в оптимальной дозе и на определенный период до переключения на более интенсивные схемы терапии. Важным аспектом назначения МТ является назначение оптимально эффективной дозы (Visser K., van der Heijde D. et al., 2009),сочетанное применение фолиевой кислоты (van Ede A.E. et al., 2001)и понимание того факта, что максимальный эффект от МТ достигается только через 4–6 мес (Bredveeld F.C. et al., 2006; Tak P.P. et al., 2011); в этом отношении оптимальную дозу (≤25–30 мг/нед при условии дозозависимых побочных явлений) с приемом препаратов фолиевой кислоты(Salliot C., van der Heijde D., 2009) следует поддерживать в течение минимум 8 нед.
5. В случаях противопоказаний к применению МТ (или ранней непереносимости), сульфасалазин или лефлуномид следует применять в рамках (первичной) стратегии лечения. Сульфасалазин и лефлуномид еще в рекомендациях 2010 г. рассматривались как альтернатива МТ, продемонстрировав клиническую, функциональную и структурную эффективность (Smolen J.S. et al., 1999; Strand V. et al., 1999; Sharp J.T. et al., 2000), подобную МТ. Оптимальный терапевтический диапазон дозирования сульфасалазина составляет 3–4 г/сут в форме таблеток с кишечно-растворимым покрытием (Capell H.A. 1995; van Riel P.L. et al., 1995); оптимальная доза лефлуномида составляет 20 мг/сут. Отметим, что применение сульфасалазина считается безопасным в период беременности (Ostensen M., Forger F. et al., 2009).
В предыдущих рекомендациях рассматривалась возможность применения инъекций препаратов золота в качестве альтернативы МТ. Хотя парентеральные формы солей золота обладают подобной МТ клинической, функциональной и структурной эффективностью, они применяются крайне редко и недоступны во многих странах. Поэтому, невзирая на установленную эффективность солей золота (Pinncus T. et al., 2002), членами Рабочей группы принято решение переместить их со сравнительно значимого места в таблице БАРП у пациентов с РА.
Противомалярийные средства, гидроксихлорохин и хлорохин, используют как в комбинированной терапии при РА, так и в качестве монотерапии у пациентов с относительно легкими формами заболевания (Katz S.J., Russell A.S., 2011). Невзирая на незначительную эффективность как БАРП, противомалярийные средства имеют ряд положительных качеств, в частности положительно влияя на метаболизм с возможностью применения в период беременности (Bili A. et al., 2011; Morris S.J., 2011).Поскольку они не могут приостановить прогрессирование деструктивных изменений в суставах в той how to get off lexapro степени, как другие препараты,они не были подробно прописаны в данном утверждении (Morris S.J., 2011). Термин «ранняя непереносимость» МТ (в течение 6 нед), по мнению Рабочей группы, должен рассматриваться с позиции непереносимости и наличия противопоказаний к применению, а не как неуспех первой стратегии лечения.
6. У пациентов, ранее не получавших БАРП, вне зависимости от приема глюкокортикоидов, возможно назначение как монотерапии тсБАРП, так и комбинированной терапии тсБАРП. В рекомендациях 2010 г. выражалось предпочтение назначению монотерапии в сравнении с комбинированной терапией. С того времени проведено ряд дополнительных исследований, подтверждающих, что комбинированная терапия тсБАРП может быть более эффективна по сравнению с монотерапией МТ, а в некоторых исследованиях даже была установлена эффективность, подобная эффективности бБАРП (Moreland L.W. et al., 2012; de Jong P.H. et al., 2013).Таким образом, членами Рабочей группы принято единогласное решение, что комбинированную терапию тсБАРП следует рассматривать как альтернативную стратегию наряду с использованием монотерапии тсБАРП, с/без применения глюкокортикоидов. Одно из важных условий комбинированной терапии тсБАРП — применение МТ как одного из обязательных ее компонентов, поскольку другие режимы изучены недостаточно.
7. Глюкокортикоиды в низких дозах можно рассматривать в рамках начальной стратегии лечения (в комбинации с одним или несколькими тсБАРП) в течение максимум 6 мес, однако их дозу следует снижать сразу же после того, как это станет целесообразно с клинической точки зрения. Как и ранее, Рабочая группа активно отстаивает роль глюкокортикоидов и рекомендует рассматривать их в рамках инициальной терапевтической стратегии. Это изменение основано на результатах соответствующего систематического обзора (Gaujoux-Viala C. et al., 2013). Низкие дозы подразумевают дозу до 7,5 мг/сут по преднизолону или его эквиваленту (Buttgereit F. et al., 2002).Вынесение глюкокортикоидов в отдельную рекомендацию связано с их доказанной способностью повышать клиническую, функциональную и структурную эффективность в комбинации с тсБАРП (Wassenberg S. et al. 2005; Bakker M.F. et al., 2012), причем эта комбинация, по некоторым данным, имеет сопоставимую эффективность по сравнению с применением ингибиторов ФНО + МТ (Goekoop-Ruiterman Y.P. et al., 2005; Heimans L. et al., 2013); поэтому глюкокортикоиды как в исходно высоких дозах, так и при применении в схеме быстрого снижения дозы (как в исследовании COBRA), а также при назначении в низких дозах на протяжении 1 года–2 лет способны повышать эффективность БАРП (Kirwan J.R., 1995). При этом назначение глюкокортикоидов в монотерапии не рекомендуется и может применяться только в исключительных случаях, когда все другие БАРП противопоказаны.
Данные литературы о безопасности долгосрочной терапии глюкокортикоидами в невысоких дозах все еще имеют отдельные недостатки, но при этом, с одной стороны, не свидетельствуют о вероятности наличия неприемлемых проблем безопасности (da Silva J.A. et al., 2006); с другой стороны — специальным комитетом EULAR сформулировано рекомендации по лечению глюкокортикоидами в низких дозах, в которых в том числе указаны ряд превентивных мер против развития потенциальных побочных явлений (Hoes J.N. et al., 2007).
С учетом всех вышеуказанных аргументов Рабочая группа рекомендовала применять глюкокортикоиды как переходную терапию и ограничить продолжительность их применения максимально 6 мес, в идеале снизив их дозу как можно раньше.
8. Если цель лечения не достигнута с помощью первой стратегии БАРП, при отсутствии неблагоприятных прогностических факторов, следует перейти на другую стратегию тсБАРП; при наличии неблагоприятных прогностических факторов, требуется рассмотреть добавление бБАРП. Формулировка данного пункта подтверждает целесообразность стратификации факторов рисков как важного аспекта терапевтической стратегии пациентов с РА. Эти факторы риска были детально изучены в течение нескольких лет и включают: наличие высокой активности заболевания; наличие аутоантител (ревматоидный фактор и/или антитела к цитрулинированным пептидам); и наличие ранних деструктивных изменений в суставах (Vastesaeger N. et al., 2009; Visser K. et al., 2010). После стратификации у пациентов с низким риском неблагоприятного исхода РА следует назначать другую стратегию тсБАРП (в комбинации с глюкокортикоидами), а у пациентов с высоким риском — добавить бБАРП соответственно. Другая традиционная стратегия БАРП должна проводиться с учетом особенностей первой: если изначально в качестве БАРП применялась монотерапия МТ, после нее целесообразно будет перейти на другой тсБАРП или проводить комбинированную терапию; если как первая стратегия проводилась комбинированная терапия тсБАРП, то как следующий этап у пациентов с низким риском неблагоприятного исхода (при условии, что ранее применялись оптимальные дозы тсБАРП) рекомендована комбинированная терапия тсБАРП с включением лефлуномида. Однако формулировка «рассмотреть» подразумевает, что решение должно приниматься индивидуально и быть направлено на достижение основной цели — состояние ремиссии или, как минимум, низкой активности заболевания в течение 6 мес.
9. У пациентов с недостаточным ответом на МТ и/или другие стратегии тсБАРП, в комбинации с глюкокортикоидами или без них, бБАРП (ингибиторы ФНО, абатацепт или тоцилизумаб и в некоторых случаях — ритуксимаб) следует принимать в комбинации с МТ. Рабочая группа еще раз утвердила положение, что инициацию терапии бБАРП необходимо проводить в тех случаях, если пациенты не достигли терапевтической цели после 6 мес лечения тсБАРП (или не отмечено улучшения статуса через 3 мес). При этом был точно определен перечень «биологических БАРП». Так, в рекомендациях 2010 г. экспертами рекомендовано исходно инициировать биологическую терапию с приема ингибитора ФНО, аргументировав такое определение наличием большего количества данных, в том числе и данных реестров, а также более долгосрочным опытом применения данной группы препаратов.
На сегодняшний день как для тоцилизумаба, так и для абатацепта изменился регистрационный статус, получен больший клинический опыт, а данные реестров по этим агентам не продемонстрировали различий между профилями безопасности по сравнению с ингибиторами ФНО (Godot S. et al., 2013; Hishitani Y. еt al., 2013; Horak P. et al., 2013; Morel J. et al., 2013).
Кроме того, результаты прямого сравнительного исследования абатацепта и адалимумаба у пациентов с активным РА, на фоне применения МТ, продемонстрировали сопоставимую эффективность и схожий профиль безопасности (Weinblatt M.E. et al., 2013).Таким образом, практически единогласно членами Рабочей группы принято решение, что не следует отдавать предпочтение тому или иному биологическому агенту.
Кроме того, Рабочая группа добавила в формулировку рекомендации фразу «…ритуксимаб в некоторых случаях…». Известным является тот факт, что применение ритуксимаба одобрено после того, как у пациентов был отмечен недостаточный ответ на ингибитор ФНО. В то же время членами экспертной группы было принято решение обозначить ряд отдельных условий, при которых ритуксимаб можно рассматривать как бБАРП первой линии, а именно:
- наличие в анамнезе лимфомы, латентного туберкулеза (ТБ) с присутствием противопоказаний к применению химиопрофилактики;
- проживание в регионе эндемии ТБ или наличие в анамнезе демиелинизирующего заболевания.
Кроме того, некоторые врачи-ревматологи также отдают предпочтение данному препарату у пациентов с наличием в анамнезе какого-либо новообразования, поскольку не получено данных о том, что применение ритуксимаба связано с развитием различных видов рака (Buch M. et al., 2011; Strangefeld A. et al., 2013). Весомым аргументом является также и то, что ритуксимаб в настоящее время самый недорогостоящий биологический агент.
Рабочая группа, кроме обозначенных ингибиторов ФНО у пациентов с РА (адалимумаб, цертолизумаб пегол, этанерцепт, голимумаб и инфликсимаб), определила возможность применения биосимиляров после их одобрения в США и/или Европе. Данное решение основывается на результатах схожей эффективности и безопасности биосимиляра CT-P13, владеющего подобным профилем эффективности и безопасности по сравнению с оригинальным антителом, инфликсимабом, для лечения при РА и аксиальном спондилоартрите (Park W. et al., 2013; Yoo D.H. et al., 2013).
Также рекомендовано, что применение всех бБАРП предпочтительно в комбинации с МТ или другим тсБАРП, поскольку ни для одного препарата (ни для ингибиторов ФНО-альфа, ни для ритуксимаба либо абатацепта) не было достоверно установлено, что монотерапия была более эффективна по сравнению с МТ, а эффективность применения комбинированной терапии (доза МТ ≥10 мг/нед) была подтверждена.
Из всего перечня агентов лишь тоцилизумаб продемонстрировал большую эффективность в монотерапии по сравнению с МТ или другим тсБАРП (Jones G. et al., 2010; Nishimoto N. et al., 2010).
В другом прямом сравнительном исследовании у пациентов с установленным РА, прекративших терапию МТ, получены данные, что монотерапия тоцилизумабом была более эффективна по сравнению с монотерапией адалимумабом по большинству конечных точек (Smolen J.S. et al., 2010).
Наиболее дискутабельной позицией была целесообразность раннего (до 6 мес с момента инициации терапии) назначения бБАРП, ввиду наличия целого перечня вопросов, на которые сложно дать однозначный ответ, а именно сопоставления риска/пользы от раннего применения биологических агентов, а также четкого определения контингента пациентов, требующего данного назначения. Кроме того, на сегодняшний день обсуждается целесообразность ранней индукционной терапии ингибиторами ФНО с возможностью последующей отмены/снижения дозы биологического препарата (Kavanaugh A. et al., 2012; Detert J. et al., 2013).Однако подобного рода исследования требуют более детального анализа и большего количества пациентов, что в последующем может повлечь полное изменение парадигмы лечения РА.
10. При неуспехе первой стратегии бБАРП пациенту следует принимать другой бБАРП; в случае если первично в качестве терапии применяли ингибитор ФНО, пациенты могут получать другой ингибитор ФНО или биологический агент с другим механизмом действия. Основными целями именно такой формулировки второй части данной рекомендации были: 1) на данный момент не накоплено достаточно доказательств, свидетельствующих о том, что какой-либо конкретный препарат является лучше, чем какой-либо ингибитор ФНО в случае сохранения активности заболевания, невзирая на прием ингибитора ФНО; 2) в ближайшее время могут быть получены данные о новых биологических препаратах, воздействующих на рецептор ИЛ-6 (сарилумаб) или ИЛ-6 (клазакизумаб, сирукумаб) (Hsu B. еt al. 2011; Huizinga T. et al., 2012; Mease P. et al., 2012), которые потенциально могут рассматриваться как альтернатива тоцилизумабу. Важно отметить тот факт, что, по мнению Рабочей группы, биосимиляр инфликсимаба не может рассматриваться как «другой ингибитор ФНО» у пациентов с недостаточным ответом на инфликсимаб.
11. Назначение тофацитиниба может рассматриваться после неуспеха применения биологических агентов. Тофацитиниб — ингибитор янус-киназы, синтетическое химическое соединение с направленным влиянием, взаимодействующее со специфическими путями передачи сигналов, не являющееся при этом препаратом бБАРП. Ввиду этого Рабочая группа решила рассмотреть его применение в отдельной рекомендации и терминологически определить его как цсБАРП. Тофацитиниб уже одобрен для лечения при РА в США, Японии и России, и тот факт, что доза 5 мг, одобренная в США и Японии, чуть не дотягивает до статистической достоверности с учетом подавления прогрессирования деструкции суставов по сравнению с плацебо после 12 мес приема (p=0,06) (van der Heijde D. et al., 2013), не стал препятствием на пути к признанию структурной эффективности тофацитиниба (Lee E.B. et al. 2012). В настоящее время еще недостаточно данных о долгосрочной безопасности применения тофацитиниба. Данные клинических исследований свидетельствуют о повышении частоты серьезных инфекций по сравнению с контрольными показателями, в частности вируса простого герпеса, на фоне приема ингибиторов ФНО (van Vollenhoven R.F. et al., 2012; Wintherop K.L. et al., 2013). Имеются данные о случаях ТБ и не-ТБ оппортунистических инфекций; случаях развития лимфоцитопении и анемии, при этом уровень гемоглобина повышается в меньшей степени даже при успешной терапии, чем при приеме тсБАРП и бБАРП. С учетом большого перечня тсБАРП и бБАРП, применение которых подкреплено существенным клиническим опытом, Рабочая группа пришла к выводу, что тофацитиниб рационально применять в случаях недостаточной эффективности бБАРП. Приобретение клинического опыта, а также наработка данных относительно эффективности и безопасности, в том числе и из реестров, с особым акцентом на серьезные инфекции, частоту развития новообразований позволит более точно определить место тофацитиниба в последовательной схеме лечения РА. В настоящее время экспертами Рабочей группы принято решение не рассматривать тофацитиниб как более эффективный и безопасный препарат, чем ритуксимаб, который в соответствии с настоящими рекомендациями следует также применять после недостаточного ответа на фоне ингибиторов ФНО. На сегодняшний день не представляется возможным расценить тофацитиниб как более безопасный препарат по сравнению с тоцилизумабом или другими бБАРП, для которых накоплено больше данных относительно пациенто-лет воздействия. Кроме вопросов эффективности и безопасности, особое внимание уделяется экономическим аспектам, учитывая бюджетные ограничения в сфере здравоохранения. В этом контексте следует отметить, что ежегодная стоимость лечения тофацитинибом в США и Швейцарии в настоящее время составляет около 25 тыс. дол. США и 25 тыс. швейцарских франков, что ставит его на один уровень с биологическими препаратами (Garber K. et al., 2013).
12. Если пациент достиг состояния устойчивой ремиссии после снижения дозы глюкокортикоидов, можно рассмотреть возможность снижения дозы бБАРП, особенно если лечение проводится в комбинации с тсБАРП. Исходя из наличия большего количества доказательств данная рекомендация была принята в подобной формулировке единогласно. У пациентов с установленным РА результаты клинических исследований свидетельствуют, что после прекращения приема ингибиторов ФНО у большинства возникает обострение (Tanaka Y. et al., 2010; 2013), в то же время вероятность сохранения более устойчивого ответа повышается при приеме тсБАРП даже после прекращения применения бБАРП (Tanaka Y. et al., 2010). У пациентов с ранним РА имеющиеся данные более противоречивы. Хотя основной целью терапии ранних стадий РА должно быть состояние устойчивой ремиссии (Smolen J.S. et al., 2010; Felson D.T. et al., 2011),большинство данных о прекращении лечения бБАРП получены от пациентов, пребывающих в состоянии устойчивой низкой активности заболевания. Так, в исследовании OPTIMA продемонстрировано, что 6-месячный индукционный режим применения адалимумаба в комбинации с МТ у пациентов с ранним РА может быть достаточным для того, чтобы большинство пациентов сохранили низкую активность заболевания или ремиссию даже после прекращения приема ингибиторов ФНО (Klarenbeek N.B. et al., 2011; Kavanaugh A. et al., 2012; Smolen J.S. et al., 2013). В то же время в исследовании PRIZE получены данные о том, что снижение дозы, а не прекращение приема биологического препарата, сопровождалось сохранением благоприятных исходов (Emery P. et al., 2013).Подтверждение этих данных в большем количестве исследований и на большем количестве пациентов может способствовать, с одной стороны — обоснованию включения биологического агента в первичную стратегию базисной терапии; с другой — целесообразности снижения дозы ингибиторов ФНО после достижения DAS28 <2,6 при раннем РА с сохранением приемлемого ответа и благоприятного исхода.
13. В случаях устойчивой долгосрочной ремиссии следует рассмотреть возможность осмотрительного снижения дозы тсБАРП на основе совместного решения пациента и врача. Хорошо известным является факт, что прекращение приема тсБАРП у пациентов с установленным РА в состоянии ремиссии сопровождается развитием обострения у ≈70% пациентов, что в 2 раза чаще, чем при продолжении поддерживающей терапии (ten Wolde S. et al., 1996; O’Mahony R. et al., 2010). Таким образом, данный пункт рекомендации рассматривает возможность снижения дозы тсБАРП, а не прекращение его приема. С другой стороны, безмедикаментозная ремиссия возможна у больных, у которых терапия была инициирована на очень ранних стадиях процесса и впоследствии достигших ремиссии на ранних стадиях (van der Woude D. et al., 2012).Однако крупные исследования с целью изучения возможности прекращения приема БАРП еще не проводились.
14. При потребности в коррекции терапии следует учесть другие факторы, кроме активности заболевания, например прогрессирование структурных поражений, сопутствующие заболевания или аспекты безопасности. Данный пункт рекомендаций призывает обращать внимание на то, что достижение низкой активности заболевания или ремиссии является абсолютным успехом в менеджменте пациентов с РА, и очень важно учитывать сопутствующие состояние/заболевания, а также вероятные противопоказания и поддерживать основную цель терапии. Известно, что высокая активность заболевания ассоциируется с определенными коморбидными состояниями (Baecklund E. et al., 2006; Gonzalez A. et al., 2008),поэтому эффективное терапевтическое воздействие потенциально может влиять на коморбидный фон пациента (Choi H.K. et al., 2002; Westlake S.L. et al. 2010; 2011).Кроме того, у части пациентов с низкой активностью заболевания возможны случаи прогрессирования костно-деструктивных изменений (Aletaha D. et al., 2009),и таким пациентам может потребоваться интенсификация терапии.
В представленном обзоре рекомендаций EULAR 2013 г., сформулированных ведущими европейскими экспертами в этой области, описана текущая ситуация в области лечения больных РА. Обновленные рекомендации — это синтез доступной информации, сфокусированной на эффективности и безопасности рассмотренных лекарственных средств, с включением отдельных фармакоэкономических аспектов, направленность которых — оптимизация терапевтической стратегии, способствующая благоприятному исходу для пациентов.
Одним из важнейших аспектов в контексте разработки любых рекомендаций или руководств является их внедрениеи фактическое применение. Внедрение — это многоэтапная процедура, которой способствует принятие международных рекомендаций локальными ассоциациями и сообществами для разработки местных методических документов, что в данном случае ожидаемо ввиду высокого уровня доказательной базы, а также авторитетности мнения экспертов Рабочей группы.
Безусловно, ввиду стремительности научно-исследовательского прогресса в сфере изучения РА, возникнет необходимость следующего обновления некоторых пунктов уже через 2–3 года. Однако целью данного обзора является попытка внедрить обновленные рекомендации в ежедневную клиническую практику врача-ревматолога, других специалистов, оказывающих помощь больным РА.
Список использованной литературы
находится в редакции
Адрес для переписки:
Коваленко Владимир Николаевич
03680, Киев, ул. Народного ополчения, 5
ГУ «Национальный научный центр
«Институт кардиологии им. Н.Д. Стражеско
НАМН Украины»

Leave a comment